درمان چسبندگی رحم چیست؟ با علل ابتلا و راههای تشخیص آن آشنا شوید

رحم یکی از مهمترین اجزای بدن یک زن است و پیش آمدن هر مشکلی برای آن، خلل در عملکرد کل اندام تناسلی را به وجود میآورد. یکی از این مشکلات، چسبندگی رحم است که آن را با نام سندرم آشرمن نیز میشناسند. مشکل چسبندگی در ناحیه رحم، معمولا به دلیل چسبندگی و ایجاد بافت اسکار در داخل رحم رخ میدهد. جراحیهای رحم و انحراف دیواره رحم یکی از علتهای اصلی این اتفاق است. زنان مبتلا به چسبندگی رحم معمولا پریودهای سبک یا بدون قاعدگی، درد لگن یا ناباروری را تجربه میکنند و گاهی هم بدون علامت هستند.
چسبندگی رحم قابل درمان است، بنابراین بهتر است برای تسکین علائم و جلوگیری از ایجاد عوارض حتما به دکتر زنان مراجعه کنید. در ادامه این مطلب با ما همراه باشید زیرا قصد داریم تا در این مقاله به بررسی علل ابتلا، تشخیص و درمان چسبندگی رحم بپردازیم.
درمان چسبندگی رحم
داخل رحم شبیه بادکنکی است که دیوارههای جلویی و پشتی آن صاف روی هم قرار گرفته و با بافتی به نام آندومتر پوشانده شدهاند. در طی قاعدگی، لایه سطحی آندومتر ریخته میشود و در هنگام بارداری، جنین در آندومتر لانهگزینی میکند.
آسیب یا عفونت آندومتر به پوشش داخلی رحم آسیب رسانده و باعث ایجاد چسبندگی و بافت اسکار بین دیوارههای داخلی رحم میشود که مقدار فضای باز داخل رحم را کاهش میدهد. به چسبندگی رحم سندرم آشرمن (Asherman’s syndrome) نیز میگویند و جای زخم اساساً قسمتهایی از بافت اسکار روی رحم است. چسبندگیها میتوانند از نظر شدت و نیاز به درمان متفاوت باشند.
اگرچه تشکیل بافت اسکار و چسبندگی بخشی طبیعی از روند بهبودی است، چسبندگی میتواند مشکل ساز باشد زیرا باعث میشود قسمتهایی از بدن که به طور معمول به یکدیگر متصل نیستند، به هم بچسبند. به عنوان مثال، روده ممکن است با چسبندگی به رحم متصل شود یا لوله فالوپ به تخمدان بچسبد. بافت اسکار بسیار سخت است و فاقد انعطاف پذیری و کشسانی بافت طبیعی است. بنابراین، چسبندگی حرکت طبیعی اندامهای لگنی را مختل کرده و باعث درد میشود.

چه کسانی به چسبندگی رحم مبتلا میشوند؟
سندرم آشرمن یک بیماری ژنتیکی نیست، این بدان معناست که شما از طریق اتفاقی (به عنوان یک عارضه جانبی جراحی، درمان یا عفونت) به این عارضه مبتلا میشوید و از طریق خانواده شما منتقل نمیشود. اما خطر ابتلا به چسبندگی رحم در موارد زیر افزایش پیدا میکند:
- در گذشته جراحیهای رحم از جمله هیستروسکوپی، اتساع پیچیده و کورتاژ (D&C) یا سزارین داشتهاید.
- سابقه عفونت لگنی دارید.
- برای سرطان درمان شدهاید.
علائم چسبندگی رحم
در برخی موارد، علائمی از سندرم آشرمن یا چسبندگی رحم را تجربه نمیکنید و حتی ممکن است همچنان پریودهای طبیعی داشته باشید. اما اگر در لگن خود احساس ناراحتی میکنید یا قاعدگیهای غیرعادی دارید، با پزشک خود تماس بگیرید.
علائمی که در ادامه از آنها نام میبریم، بسیار شایع هستند و ممکن است علاوه بر سندرم آشرمن با بسیاری از آسیبهای زنانه دیگر نیز مرتبط باشند. بنابراین، آزمایشات گسترده برای تعیین علت این علائم ضروری است.
به طور کلی شایعترین علائم چسبندگی رحم عبارتند از:
- پریودهای بسیار سبک (هیپومنوره) یا قطع پریود (آمنوره): اگر بافت اسکار جایگزین آندومتر شود(بافتی است که در طول چرخه قاعدگی طبیعی از بین میرود و خونریزی میکند) این اتفاق میافتد. گاهی اوقات، بافت اسکار دهانه رحم را مسدود کرده و جریان خون قاعدگی را متوقف میکند.
- احساس گرفتگی شدید و درد لگن: در نتیجه تداوم خونریزی قاعدگی،ممکن است گرفتگی شدید قاعدگی ایجاد شود. همچنین اگر بافت اسکار تا حدی یا به طور کامل جریان خون قاعدگی را مسدود کند، سندرم آشرمن باعث درد لگن یا دورههای قاعدگی دردناک میشود.
- مشکل باردار شدن یا سقط مکرر: وجود اسکار رحم توانایی فرد برای باردار شدن را کاهش میدهد. در چنین شرایطی خونرسانی به پوشش آندومتر کاهش پیدا میکند.
- قاعدگی رتروگراد: جلوگیری از خروج بافت آندومتر میتواند باعث آزاد شدن بافت آندومتر از طریق لولههای فالوپ به داخل حفره شکمی شود. خون آزاد شده در کیست یا اندومتریوم ته نشین میشود.
به منظور کسب اطلاعات بیشتر، پیشنهاد میکنیم مقاله قاعدگی نامنظم؛ چرا اتفاق میافتد و چطور باید درمان شود؟ در مجله سلامت دکتردکتر را مطالعه کنید.

علل ایجاد چسبندگی رحم کدام است؟
چسبندگی رحم معمولاً در اثر آسیب به بافت رحم ایجاد میشود اما گاهی اوقات علت دقیق چسبندگی بیمار ناشناخته است. به عبارتی میتوان گفت سندرم آشرمن زمانی رخ میدهد که روند بهبودی طبیعی در رحم آغاز شود. معمولاً چسبندگیهای داخل رحمی پس از کورتاژ رخ میدهند. علل سندرم آشرمن میتوانند موارد زیر باشد:
- جراحی هیستروسکوپی: یک روش جراحی است که در آن پزشک یک دوربین را در رحم قرار میدهد و سپس فیبرومها را با استفاده از ابزار الکتریکی قطع و برمیدارد.
- اتساع و کورتاژ (D&C): نوعی جراحی است که برای باز کردن دهانه رحم و سپس برداشتن بافت از رحم استفاده میشود. این بافت، پوشش داخلی رحم (آندومتر) یا بافت ناشی از سقط جنین است. در طول عمل، از ابزاری برای خراش دادن بافت اضافی استفاده میشود که معمولاً باعث ایجاد اسکار نمیشود مگر اینکه عفونت زمینه ای داشته باشید.
- سزارین: گاهی سزارین باعث ایجاد بافت اسکار میشود؛ ممکن است در جایی که از بخیهها برای توقف خونریزی در طول سزارین استفاده شده باشد اسکار به وجود بیاید. اگر در زمان انجام عمل عفونت داشته باشید نیز سزارین باعث سندرم آشرمن میشود.
- عفونتها: عفونتها به تنهایی معمولاً باعث سندرم آشرمن نمیشوند. اما زمانی که در حین جراحی رحم دچار عفونت میشوید، احتمال ابتلا به سندرم آشرمن افزایش مییابد. برخی از عفونتهایی که میتوانند منجر به سندرم آشرمن شوند عبارتند از: سرویسیت و بیماری التهابی لگن (PID).
- پرتو درمانی: گاهی اوقات، یک گزینه درمانی باعث ایجاد بافت اسکار در رحم میشود. پرتودرمانی را میتوان در شرایطی مانند سرطان دهانه رحم استفاده کرد، که از عوارض آن گاهی ایجاد چسبندگی (بافت اسکار) است.
- خونریزی: خونریزی ناشی از سزارین یا زایمان طبیعی نیز میتواند باعث ایجاد جای زخم شود.
- میومکتومی: میومکتومی یا سایر بیماریهای زنانه مانند عفونت دیواره رحم (اندومتریت)، برداشتن فیبروم در حفره رحم و ابلیشن آندومتر که یک روش جراحی است برای آسیب عمدی به پوشش رحم به منظور حذف یا سبکتر کردن دورههای قاعدگی، از دیگر علل کمتر شایع چسبندگی رحم هستند.
آیا IUD میتواند باعث چسبندگی رحم شود؟
دستگاه داخل رحمی (IUD) نوعی کنترل بارداری طولانی مدت است که در داخل رحم گذاشته میشود و برای مدتی (اغلب چندین سال) در آنجا باقی میماند. وقتی این دستگاه در رحم قرار میگیرد، همیشه خطر عفونت و ایجاد بافت اسکار وجود دارد. با این حال، IUD یک دلیل ثابت شده برای ابتلا به سندرم آشرمن نیست و معمولاً با این بیماری ارتباطی ندارد.
سندرم آشرمن چقدر شایع است؟
سندرم آشرمن یک بیماری نادر در نظر گرفته میشود. تعیین دقیق تعداد افراد مبتلا به سندرم آشرمن دشوار است زیرا ممکن است برخی از افراد هیچ علامتی از این عارضه نداشته باشند و این بیماری در آنها تشخیص داده نشود. اگر علائمی را تجربه نکنید، ممکن است هرگز به پزشک مراجعه نکنید، در حالی که چسبندگی داخل رحمی در شما وجود دارد.
تشخیص چسبندگی رحم چگونه است؟
برای تشخیص چسبندگی رحم، متخصص زنان باید چندین آزمایش را انجام دهد؛ اما در نظر گرفتن سابقه بالینی بیمار بسیار مهم است. باید بررسی شود که آیا بیمار قبلاً تحت عمل کورتاژ یا عمل زنان و زایمان قرار گرفته است. پس از سقط خود به خودی، 8 درصد احتمال ابتلا به سندرم آشرمن وجود دارد؛ در حالی که این خطر با عمل کورتاژی با خراش تا 30٪ افزایش پیدا میکند.
روشهای تشخیص چسبندگی رحم شامل موارد زیر است:
- سونوگرافی: سونوگرافی یک آزمایش تشخیصی است که از داخل بدن عکس میگیرد. ابتدا یک سونوگرافی ترانس واژینال برای اندازهگیری ضخامت آندومتر و بیوپسی از پوشش رحم برای بررسی اینکه بافت آندومتر انجام میشود که یک روش ساده و غیرتهاجمی است. البته گاهی اوقات نتایج آن به دلیل دشواری در تفسیر تصاویر به دست آمده، قطعی نیست. بنابراین متخصص زنان از تکنیکهای تخصصیتری استفاده میکند.
- هیستروسالپنگوگرام (HSG): این آزمایش شامل رادیوگرافی همراه با استفاده از ماده حاجب است. این مایع در این آزمایش ضروری است، زیرا وارد رحم شده و در سراسر حفره پخش میشود تا به لوله های فالوپ برسد و توسط فضای صفاقی دفع شود. به این ترتیب ماده حاجب شکل رحم و لوله ها را ترسیم میکند. پس از تزریق ماده حاجب، عکس اشعه ایکس گرفته میشود. هیستروسالپنگوگرام یک آزمایش کاملتر از سونوگرافی است، زیرا تشخیص چسبندگی، انسداد یا تغییراتی مانند فیبروم یا پولیپ با این روش آسانتر است. توجه داشته باشید که اگرچه نیازی به بیهوشی ندارد یا خیلی دردناک نیست، اما یک عمل پیچیده است که باید در یک مرکز تخصصی انجام شود.
- هیستروسکوپی: در نهایت، اگر تشخیص پس از آزمایشهای فوق نامشخص باقی بماند، ممکن است هیستروسکوپی تشخیصی انجام شود. هیستروسکوپی دقیقترین روش برای ارزیابی چسبندگیهای داخل رحمی است و روشی است که در آن یک ابزار نازک تلسکوپ مانند با نور از طریق دهانه رحم وارد می شود تا به پزشک اجازه دهد مستقیماً داخل رحم را ببیند. تشخیص سندرم آشرمن با این آزمایش بسیار واضحتر است زیرا چسبندگیها را کاملا مستقیم میتوان مشاهده کرد.
درمان چسبندگی رحم
اگر چسبندگیها برای شما درد ایجاد نمیکند و قصد بارداری در آینده را ندارید، ممکن است اصلاً نیازی به درمان نداشته باشید. بهتر است با پزشک متخصص زنان در مورد گزینهها و پیامدهای عدم درمان صحبت کنید. درمان چسبندگی رحم به طور کلی شامل حذف بافت اسکار و تلاش برای جلوگیری از تشکیل مجدد آن در جای خود است.
روشهای درمان پزشکی چسبندگی رحم
برای برداشتن بافت اسکار، متخصص زنان معمولا لیز هیستروسکوپی چسبندگی را انجام میدهد. این یک روش سرپایی است که در آن پزشک از هیستروسکوپ برای مشاهده پوشش داخلی رحم و حذف بافت اسکار موجود استفاده میکند. اگر بافت اسکار نازک و فیلمی باشد، پزشک میتواند از خود هیستروسکوپ برای جدا کردن آن استفاده کند. اما اگر به طور قابل توجهی متراکمتر باشد، با قیچی جراحی آن را برمیدارد.
پس از بریدن چسبندگیها، بسیاری از جراحان توصیه میکنند که به طور موقت وسیلهای مانند کاتتر پلاستیکی یا بالون را در داخل رحم قرار دهند تا دیوارههای رحم از هم دور بماند و احتمال ایجاد چسبندگی مجدد کاهش یابد. درمان هورمونی با استروژن و گاهی NSAID ها یا آنتی بیوتیکها اغلب پس از جراحی تجویز میشود تا احتمال بازگشت چسبندگیها کاهش یابد. بنابراین به چند روش مختلف میتوان از رشد مجدد بافت اسکار جلوگیری کرد:
- هورمون درمانی: ممکن است برای شما یک رژیم 30 روزه استروژن خوراکی تجویز شود تا به رحم کمک کند بافت قدیمی خود را پاک کند و آندومتر سالم را دوباره رشد دهد.
- بالون داخل رحمی: یک بالون طبی باد شده یا یک IUD که در حفره رحم قرار داده میشود به رشد مجدد بافت طبیعی رحم کمک میکند.
- هیستروسکوپی مکرر: به طور معمول، پزشک شما را برای هیستروسکوپی دوم یا سوم پس از حدود یک یا دو هفته بعد از هیستروسکوپی قبلی فرا میخواند. این کار برای شکستن بافت اسکار باقیمانده و اطمینان از برداشتن کامل بافت اسکار است.
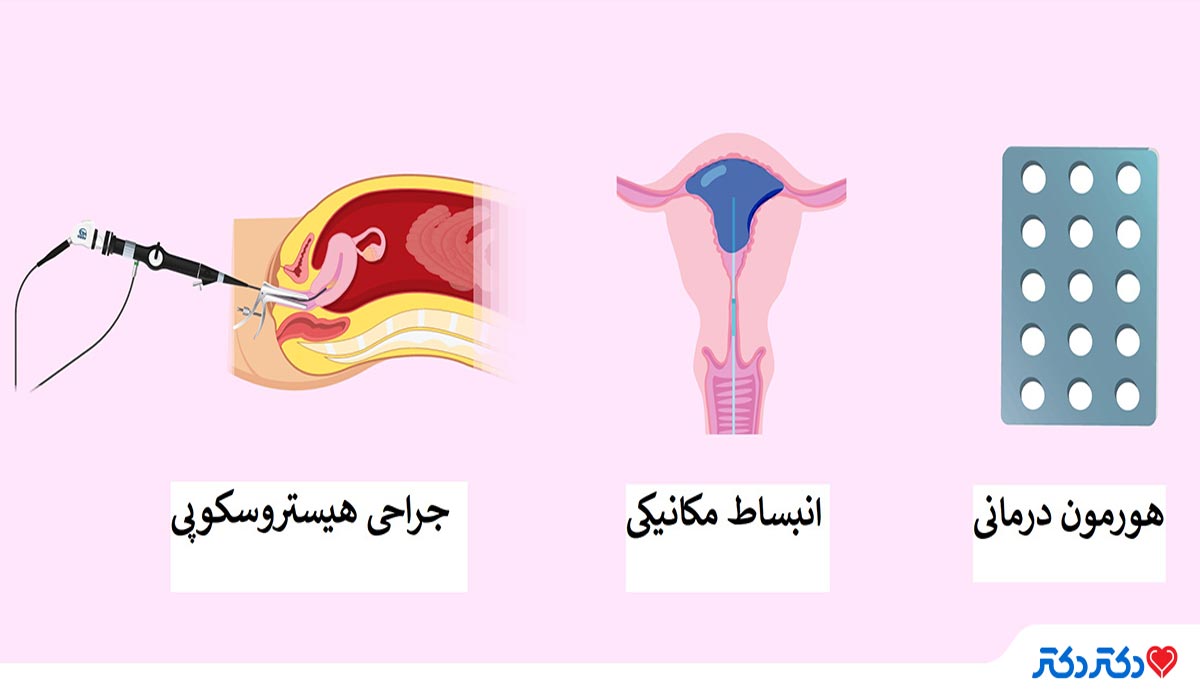
بهبودی پس از لیز چسبندگی هیستروسکوپی میتواند متفاوت باشد؛ اما اکثر زنان دوباره پریود طبیعی خواند داشت، میتوانند باردار شوند و می توانند حاملگی را تا پایان ادامه دهند.
مطالعه مقاله عفونت رحم؛ دلایل اصلی ابتلا چیست و چه علائمی دارد؟ برای آشنایی بیشتر با دیگر مشکلات لگن توصیه میشود.
درمان چسبندگی رحم در طب سنتی
سه گزارش موردی از زنان مبتلا به سندرم آشرمن، متعلق به پلی کلینیک آموزشی “رامون لوپز پنا” که با طب طبیعی و سنتی درمان شدهاند، ارائه شده است. در این مطالعه از تکنیکهای بیوانرژتیک مانند طبسوزنی و میکروسیستم گوش، آب درمانی، رژیمهای غذایی هیپوتوکسیک، درمان رفلکس پا و همچنین تکنیکهای تنفسی استفاده شد. همه بیماران الگوی بالینی خود را بهبود بخشیدند، زیرا جریان قاعدگی و بارداری دوباره برقرار شد که اثربخشی درمان را نشان میدهد.
گیاهان ضدچسبندگی مانند سیاهدانه، شنبلیله و خشخاش به عنوان اصلاح کننده پاسخ بیولوژیکی عمل میکنند. آنها به سیستم دفاعی خود بدن برای تعدیل پاسخ التهابی با روشهایی مانند پاکسازی بافتهای تولید مثل برای تقویت گردش خون بهتر و بهبود باروری، کمک میکنند و “فیبرین” را که ترکیب ایجادکننده التهاب طولانی مدت و تشکیل بافت اسکار یا چسبندگی است را میشکنند و از بین میبرند. از گیاهان دارویی موثر در دمان چسبندگی رحم به صورت دمنوش خوراکی همراه با عسل یا روغن مالشی میتوان استفاده کرد.
این گیاهان و همچنین روشهایی مانند زالودرمانی پروتئینهای موجود در خون را که باعث التهاب میشوند، تجزیه میکنند که این کار حذف آنها را از طریق سیستم لنفاوی و گردش خون تسهیل میکند. از سوی دیگر، اینها به رحم کمک میکنند تا از شر خون و بافتهای قدیمی راکد خلاص شود. در نتیجه دورههای قاعدگی سالم و منظم به ارمغان خواهد آمد.
پیشگیری از چسبندگی رحم امکانپذیر است؟
بافت زخمی که در سندرم آشرمن پیدا میکنید، میتواند یک عارضه جانبی احتمالی از چندین روش پزشکی دیگر باشد. اغلب نمیتوان از این امر پیشگیری کرد، زیرا شما به آن درمان فارغ از عارضه جانبی که ایجاد میکند، نیاز دارید. مهم است که هر زمان که میتوانید با پزشک خود در مورد تمام خطرات احتمالی یک روش درمان پزشکی صحبت کنید. همچنین لازم است که پزشک قرار ملاقاتهای بعدی را پس از یک عمل جراحی رحمی برای بررسی هرگونه بافت اسکار و زیر نظر گرفتن احتمال بروز سندرم آشرمن تعیین کند تا با اقدام به موقع جلوی پیشروی عارضه را بگیرد.
عوارض چسبندگی رحم
سندرم آشرمن عوارضی ایجاد میکند که میتواند خطر ابتلا به مسائلی مانند سقط جنین، مرده زایی یا جفت سرراهی را در دوران بارداری افزایش دهد. جفت سرراهی وضعیتی است که در آن جفت در موقعیت بسیار پایینی به دیواره رحم چسبیده است به طوری که دهانه رحم را مسدود کرده و راه خروج جنین از رحم را میبندد. این عارضه مربوط به چسبندگی ناشی از خونریزی شدید و زایمان سزارین است.
آیا چسبندگی رحم خطرناک است؟
حتی پس از درمان چسبندگی رحم امکان دارد که برخی از بیماران همچنان با مشکل فقدان پریود روبرو باشند. حاملگیهایی که پس از درمان رخ میدهد بیشتر با خطر سقط جنین، زایمان زودرس، خونریزی در سه ماهه سوم بارداری یا چسبیدن غیر طبیعی جفت به دیواره رحم همراه است. شانس بارداری موفق پس از درمان با نوع و میزان چسبندگیها ارتباط دارد. پس از درمان، بیماران با چسبندگی خفیف تا متوسط معمولاً بازگشت طبیعی قاعدگی را تجربه میکنند و نرخ بارداری کامل موفقیت آمیز تقریباً 70 تا 80 درصد است. از طرف دیگر، بیمارانی که چسبندگی شدید یا تخریب گسترده پوشش آندومتر دارند، میزان حاملگی کامل پس از درمان تنها 20 تا 40 درصد یا کمتر باشد. زنانی که آسیب زیادی به اندومتر دارند و پس از درمان بهبود نمییابند، میتوانند لقاح آزمایشگاهی (IVF) را با استفاده از «ناقل بارداری» در نظر بگیرند، به این صورت که زن دیگری با استفاده از تخمکهای بیمار حاملگی را برای مادر انجام میدهد.
درمان چسبندگی رحم را جدی بگیرید!
اگر قاعدگیهای دردناک، درد لگن یا مشکلات ناباروری را تجربه میکنید، هر چه سریعتر به پزشک متخصص زنان مراجعه کنید. سندرم آشرمن یک بیماری قابل درمان است و علائم شما اغلب پس از درمان کاملا بهبود پیدا میکند. برای مشاوره و درمان تحت نظر بهترین دکترهای متخصص زنان میتوانید از سیستم نوبت دهی آنلاین دکتردکتر کمک بگیرید.
منابع:


