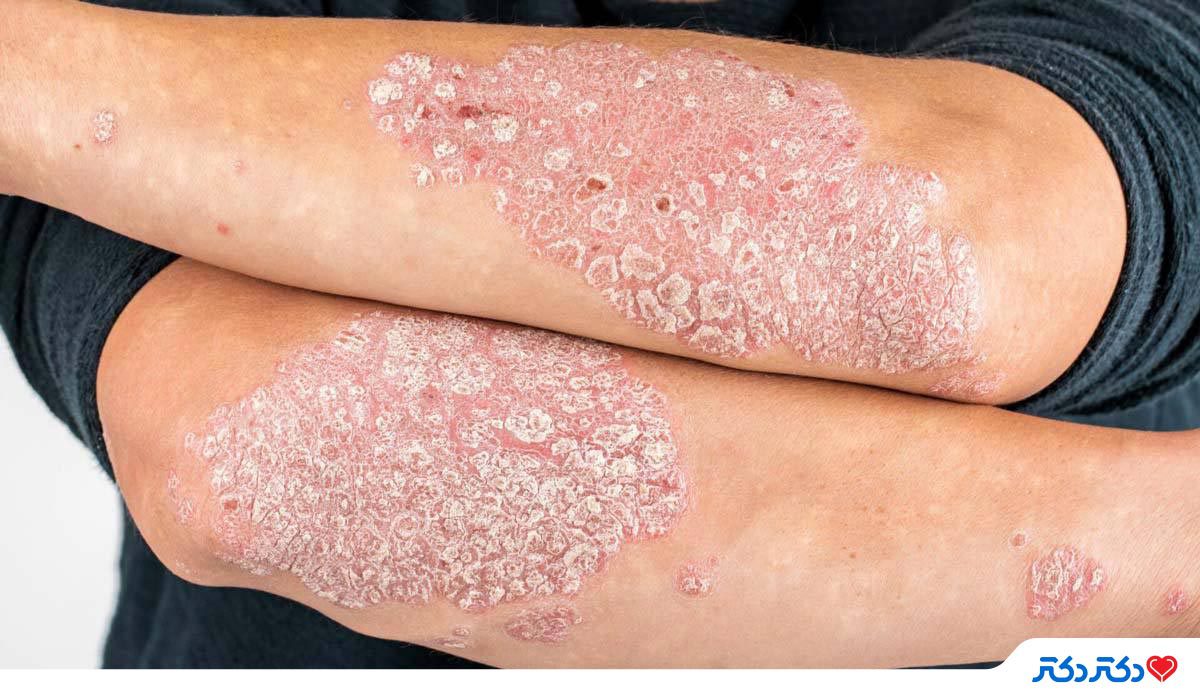
پسوریازیس یک اختلال خود ایمنی است، که باعث ایجاد التهاب در نواحی مختلف پوست میشود. بر روی پوست افراد مبتلا به شایعترین نوع پسوریازیس- پسوریازیس پلاکی- لکههای ضخیم سفید و قرمزی مانند ضایعات پوستی ایجاد میشود. این ضایعات ممکن است در هر جایی از بدن ظاهر شوند، اما معمولاً بیشتر مواقع بر روی پوست آرنج، زانو و پوست سر شاهد آنها هستیم.
تقریباً 1.5 میلیون نفر در ایران به پسوریازیس مبتلا هستند. ممکن است از خود بپرسید که آیا پسوریازیس مسری است یا خیر. آیا در صورت دست زدن به یکی از این ضایعات، امکان انتقال بیماری پوستی به فرد دیگر یا قسمتهای دیگر پوست وجود دارد؟ ما به این سوال و دیگر سوالهای پر تکرار شما در رابطه با بیماری پسوریازیس پاسخ میدهیم.
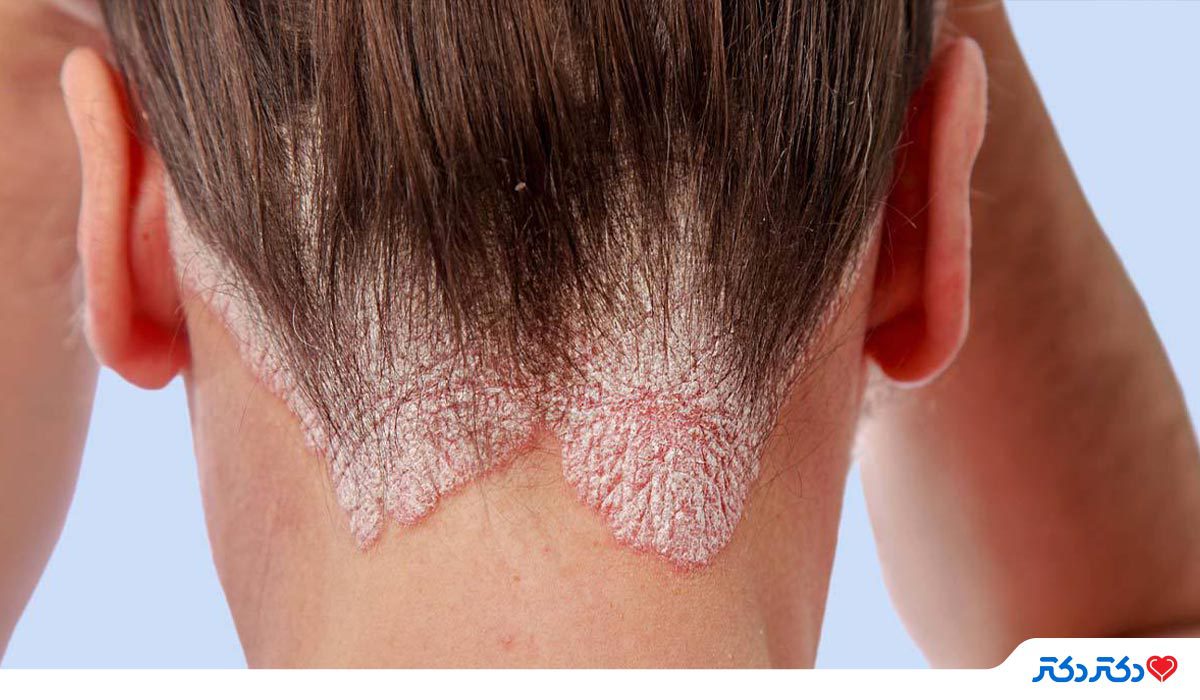
آیا پسوریازیس مسری است؟
پسوریازیس به هیچ وجه مسری نیست. بر خلاف برخی از بیماریهای پوستی دیگر مانند گال، زرد زخم و MRSA، پسوریازیس توسط باکتریهای مسری یا نوع دیگری از عفونتها ایجاد نمیشود. پسوریازیس یک اختلال خود ایمنی است. بر اساس گفته آکادمی پوست آمریکا (AAD)، یکی از مهمترین عوامل مبتلا شدن به این بیماری وجود ژنهایی خاص در بدن است که از زمان تولد با آنها به دنیا میآییم. وجود این ژن در بدن لزوما سبب ابتلا به این بیماری نخواهد شد. با این حال، اگر این ژنها را دارید، محرکهای محیطی میتوانند بیماری پسوریازیس را در شما فعال کنند.
آیا همه افراد مبتلا به بیماری پسوریازیس علائمی شبیه به هم دارند؟
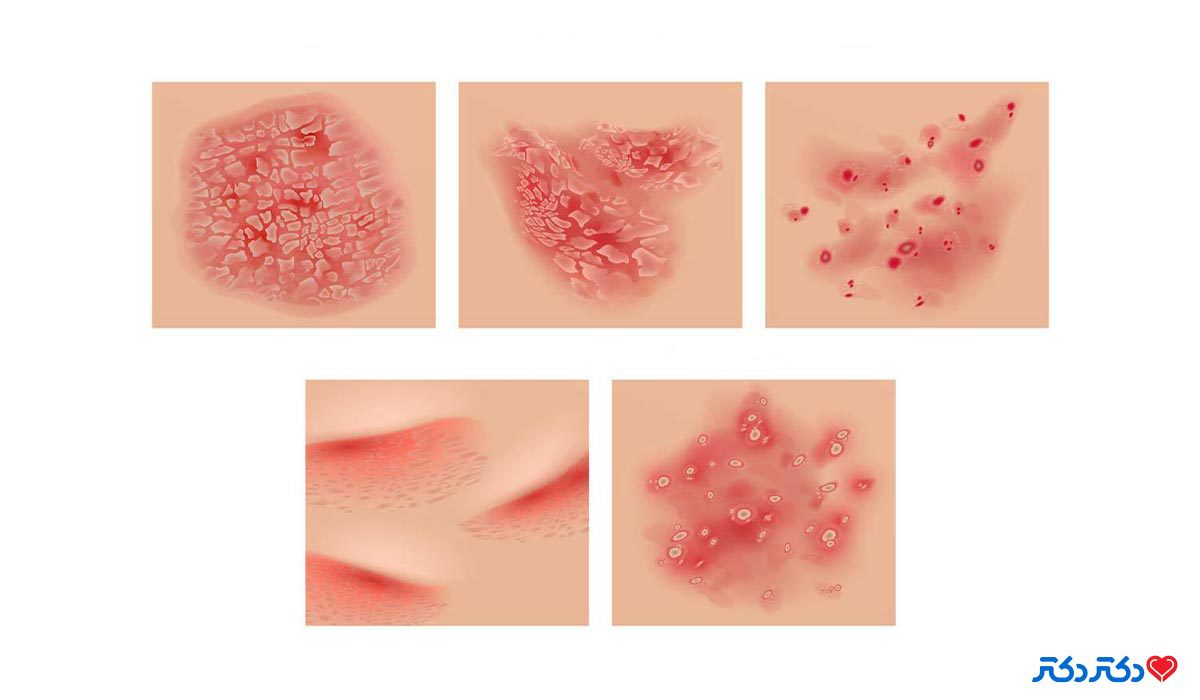
پنج نوع مختلف پسوریازیس وجود دارد که هر نوع آن بثورات منحصر به فردی دارند و ممکن است به دلیل شباهت ظاهری آنها، با بعضی از بیماریهای پوستی مسری اشتباه گرفته شوند:
- پسوریازیس پلاکی باعث ایجاد لکههای قرمز و برجسته بر روی پوست میشود. این لکهها معمولاً توسط یک لایه پوستهای سفید یا نقرهای پوشانده میشوند.
- پسوریازیس گوتات که باعث ایجاد لکههای قرمز کوچک در سراسر پوست میشود. این نوع از پسوریازیس اغلب پس از گذراندن یک بیماری یا عفونت، مانند گلو درد، بروز میکند.
- پسوریازیس معکوس باعث ایجاد لکههای قرمز و زخمی روی پوست میشود. معمولا در چینهای پوستی ایجاد میشود.
- پسوریازیس پوسچولار باعث ایجاد برجستگیهای دردناک و پر از چرک در کف دست و پا میشود که ممکن است خارش داشته باشند. پسوریازیس پوسچولار همچنین ممکن است علائمی شبیه آنفولانزا مانند تب، لرز و از دست دادن اشتها را همراه خود داشته باشد.
- پسوریازیس اریترودرمیک باعث میشود پوست قرمز روشن شود. شبیه آفتاب سوختگی شدید و سراسر بدن را در بر میگیرد. بدن نمیتواند دمای خود را حفظ کند و ممکن است باعث ضربان قلب سریع، درد شدید و خارش شدید شود. پسوریازیس اریترودرمیک یک وضعیت اورژانسی است.
چگونه به پسوریازیس مبتلا می شوید؟
علت دقیق ابتلا به بیماری پسوریازیس به طور کامل شناخته نشده است. تصور میشود سلولهای T بیش فعال، که سلولهایی هستند که با ویروسها و باکتریهای بدن مبارزه میکنند، در بروز و ابتلا به این بیماری دخیل هستند. در افراد مبتلا به پسوریازیس، سلولهای T به سلولهای سالم پوست حمله میکنند و سایر عکسالعملهای ایمنی بدن را فعال میکنند. این امر باعث افزایش تولید سلولهای پوست سالم، سلولهای T و سایر گلبولهای سفید خون میشود.
در نتیجه سلولهای پوستی بیش از حد روی لایه بیرونی پوست تجمع مییابند. به همین دلیل است که برخی از انواع پسوریازیس باعث میشود پوست ظاهری پوسته پوسته پیدا کند. به طور معمول هفتهها طول میکشد تا سلولهای پوستی جدید تشکیل شوند، اما در افراد مبتلا به پسوریازیس، سلولهای پوست در عرض چند روز تشکیل میشوند. بدن سلولهای اضافی را دفع نمیکند و در نتیجه ضایعات پسوریازیس ایجاد میشوند.
افرادی که سیستم ایمنی ضعیفی دارند، از جمله مبتلایان به HIV یا کسانی که به عفونتهای مکرر مبتلا میشوند، بیشتر در معرض خطر ابتلا به پسوریازیس هستند.
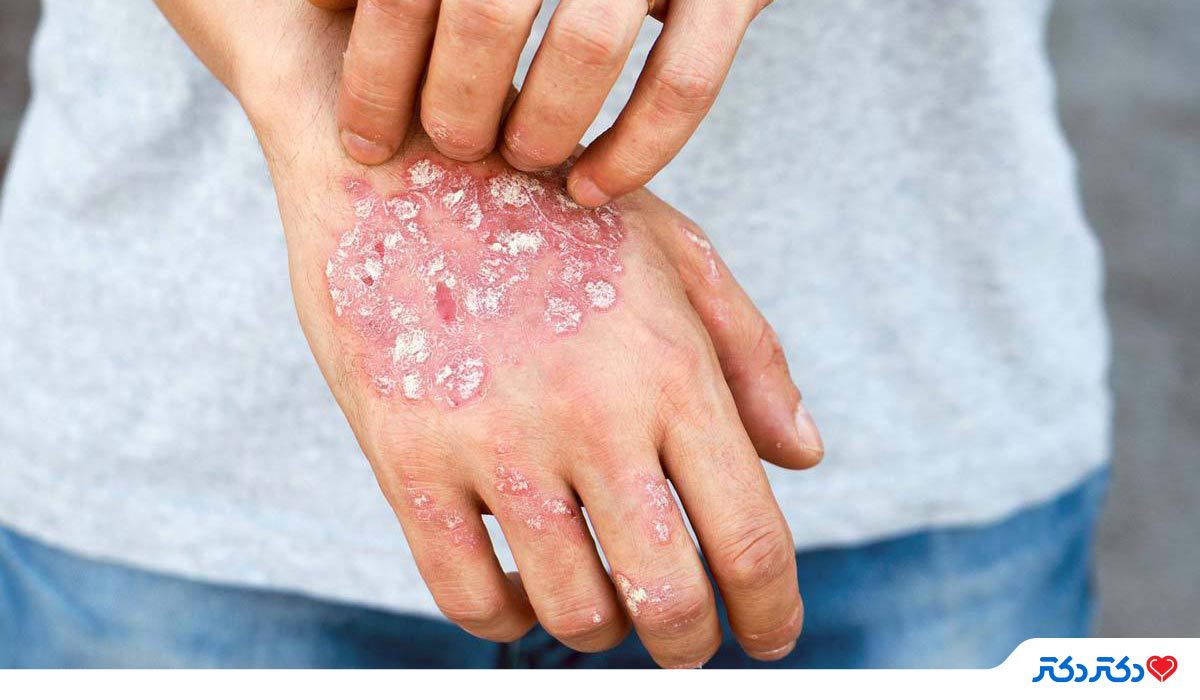

چه چیزی باعث تشدید بیماری پسوریازیس می شود؟
بسیاری از عوامل محیطی و شیوه زندگی ممکن است باعث تشدید پسوریازیس شوند. همه افراد مبتلا به پسوریازیس محرکهای یکسانی ندارند. محرکهای رایج عبارتند از:
- قرارگیری در معرض نور خورشید
- سیگار کشیدن
- عفونتها
- آسیبهای پوستی، مانند بریدگی، نیش حشرات و سوختگی
- قرار گرفتن در معرض هوای سرد
- برخی داروها مانند لیتیوم، داروهای فشار خون و یدیدها
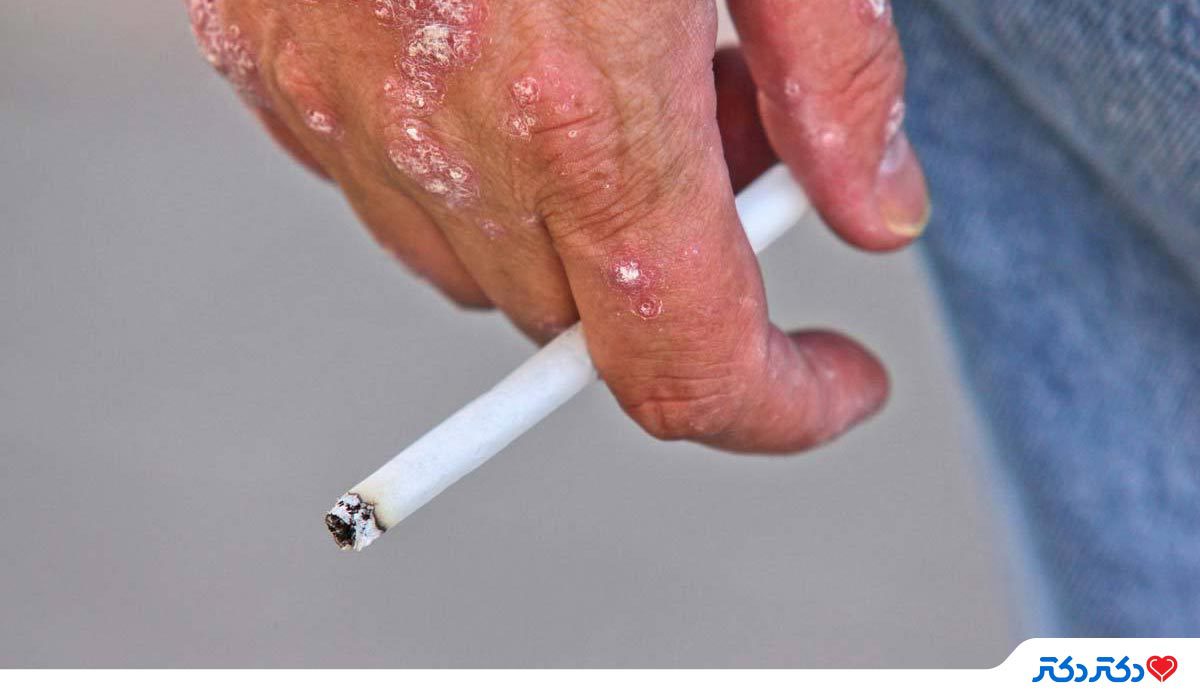
- مصرف سنگین الکل و سیگار
تحقیقات نشان میدهد که سیگار فقط یک محرک برای بیماری پسوریازیس نیست، بلکه ممکن است در ایجاد آن نقش داشته باشد و شدت بیماری را افزایش دهد. سیگار کشیدن ممکن است از هر پنج مورد یک مورد پسوریازیس ایجاد کند و خطر ابتلا به این بیماری را دو برابر کند. این امر ممکن است به دلیل اثرات نیکوتین بر سلولهای پوست، التهاب پوست و سیستم ایمنی بدن باشد.
چه زمانی پسوریازیس به طور معمول تشخیص داده می شود؟
طبق گفته بنیاد ملی پسوریازیس، بیماری پسوریازیس اغلب در سنین 10 تا 35 سالگی ایجاد میشود، هرچند امکان ظاهر شدن آن در هر سنی وجود دارد، اما تا 15 درصد از افراد مبتلا به پسوریازیس قبل از 10 سالگی تشخیص داده میشوند. در موارد نادر، نوزادان هم ممکن است به این بیماری مبتلا شوند.
اکثر پزشکان و متخصصان پوست پسوریازیس را با انجام معاینه پوستی بصری و ارزیابی سابقه پزشکی خانوادگی تشخیص میدهند. اگر یکی از والدینتان به این بیماری مبتلا هستند، در معرض خطر ابتلا به پسوریازیس قرار دارید. اگر شما دو والدین مبتلا به پسوریازیس دارید، این خطر بیشتر میشود.
به چه نوع درمانی برای بیماری پسوریازیس نیاز داریم؟
هنوز هیچ درمان قطعی برای بیماری پسوریازیس در دسترس نیست. هدف از درمان پسوریازیس متوقف یا کند کردن شکل ظاهری ضایعه و پیدا کردن هر گونه محرک و از بین بردن آن برای کاهش شیوع آن است. این کار از طریق کند کردن رشد سلولهای پوست و تلاش برای کاهش التهاب و پوسته پوسته شدن انجام میشود. ممکن است بتوانید این کار را از طریق دارو، درمانهای موضعی و نور درمانی انجام دهید.
در حال حاضر چندین گزینه درمانی میتوانند پسوریازیس را تسکین دهند. کرمها یا پمادها ممکن است برای بهبود بثورات در نواحی کوچک پوست کافی باشند. اگر بثورات نواحی بزرگتری را تحت تأثیر قرار دهند یا درد مفاصل را با خود به همراه داشته باشند، ممکن است به درمانهای دیگری نیاز داشته باشید. درد مفاصل ممکن است نشانهای از ابتلا به آرتریت باشد.
پزشک معالج شما، برای ارائه یک برنامه درمانی بر اساس شدت بثورات، مکان بثورات روی بدن، سن و سلامتی کلی شما تصمیم میگیرد.
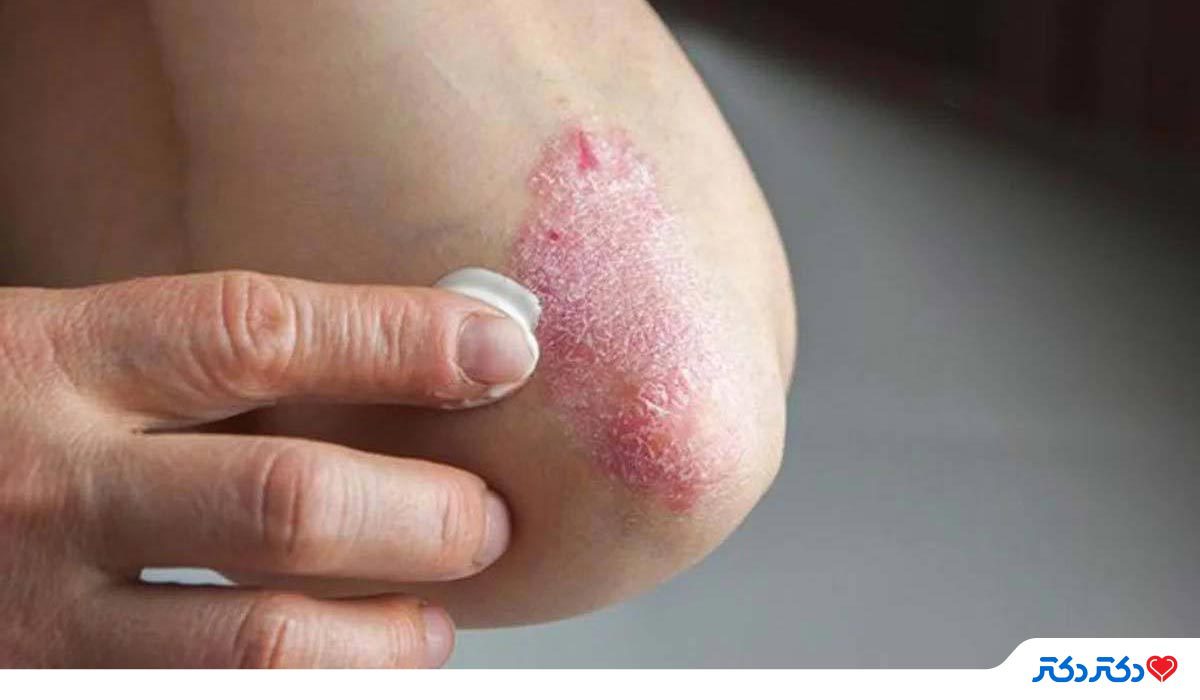
چه درمانهایی در حال حاضر برای پسوریازیس در دسترس است؟
درمانهای رایج و ابتدایی پسوریازیس عبارتند از:
- کرمهای استروئیدی
- مرطوب کنندههای پوست خشک.
- آنترالین، دارویی برای کند کردن تولید سلولهای پوست.
- لوسیونهای دارویی، شامپوها و محلولهایی برای استفاده در حمام برای بهبود پسوریازیس پوست سر.
- پماد ویتامین D3.
- ویتامین A یا کرمهای رتینوئید.
اگر درمانهای اولیه برای پسوریازیس مؤثر نباشند، چه؟
اگر پسوریازیس با انجام درمانهای ابتدایی و اولیه بهبود نیابد، پزشک معالج شما ممکن است درمانهای دیگری را توصیه کند:
- نور درمانی: نور ماوراء بنفش در طول موجهای خاص میتواند التهاب پوست را کاهش دهد و به کند کردن تولید سلولهای پوست کمک کند.
- PUVA: این درمان دارویی به نام پسورالن را با قرار گرفتن در معرض نوع خاصی از نور UV ترکیب میکند.
- متوترکسات: پزشکان و متخصصان پوست گاهی اوقات این دارو را برای موارد شدید ابتلا به بیماری پسوریازیس توصیه میکنند. البته این دارو ممکن است باعث بیماری کبد شود. اگر آن را مصرف کنید، پزشک شما با آزمایش خون شما را تحت نظر خواهد گرفت. ممکن است برای بررسی سلامت کبد خود به بیوپسی دورهای کبد نیاز داشته باشید.
- رتینوئیدها: این داروهای مرتبط با ویتامین A میتوانند عوارض جانبی از جمله نقص مادرزادی ایجاد کنند.
- سیکلوسپورین: این دارو میتواند به پسوریازیس شدید کمک کند. اما ممکن است باعث فشار خون بالا و آسیب کلیه شود.
در آخر:
بیماری پسوریازیس به هیچ شکلی مسری نیست. این یک بیماری خود ایمنی است – نه یک بیماری عفونی. اگر میشنوید که کسی با این واقعیت آشنا نیست و آن را زیر سوال میبرد، زمان بگذارید و به او نکات بالا را آموزش دهید. از آنجایی که این بیماری کمی ناشناخته است و معمولا با دیگر انواع بیماریهای پوستی اشتباه گرفته میشود انجام این کار میتواند به پذیرش افراد مبتلا به این بیماری و درک بهتر محیط و اطرافیان از آنها کمک کند.
نتایج یک نظرسنجی در سال 2003 که توسط برنامهای به نام «فراتر از پسوریازیس: فرد پشت بیمار» انجام شد، دلیل اهمیت آموزش پسوریازیس را نشان میدهد. اعتماد به نفس پایین در 73 درصد از افراد مبتلا به پسوریازیس شدید و 48 درصد از افراد مبتلا به پسوریازیس متوسط گزارش شده است.
نه تنها این، بلکه 64 درصد از پاسخ دهندگان گفتند که مردم میترسند پسوریازیس مسری باشد و 45 درصد گفتند که افراد مبتلا به پسوریازیس مورد تمسخر قرار میگیرند. با در نظر گرفتن این موضوع، آموزش خود و دیگران در مورد علل و علائم این بیماری بسیار مهم است.