پسوریازیس یا بیماری پوستی صدف یک بیماری التهابی مزمن است که سالانه میلیونها نفر در سراسر جهان را تحت تاثیر قرار میدهد. این بیماری ناشی از اختلال در عملکرد سیستم ایمنی بدن است و موجب افزایش غیرطبیعی روند تولید و تجدید سلولهای پوستی میشود. از مهمترین علائم این بیماری میتوان به تجمع سلولهای مرده و زنده در سطح پوست و ایجاد لکههای قرمز، برجسته و پوشیده از پوستههای سفید یا نقرهای روی پوست اشاره کرد.
با وجود اینکه بیماری پسوریازیس درمان قطعی ندارد، اما پیشرفتهای علمی در سالهای اخیر باعث شده است که روشهای متنوع و موثری برای کنترل علائم و کاهش عود بیماری ارائه شود. درمانهای موضعی، سیستمیک، بیولوژیک و نوردرمانی هر کدام نقش مهمی در مدیریت پسوریازیس دارند.
در این مطلب از مجله پزشکی دکتردکتر میتوانید با علائم و عوامل تشدیدکننده این عارضه پوستی و همچنین روشهای درمان آن آشنا شوید.
در انتها اگر سوالی دارید، در قسمت نظرات بنویسید. کارشناس سلامتی دکتردکتر به سوالات شما پاسخ خواهد داد.
بیماری پسوریازیس چیست؟
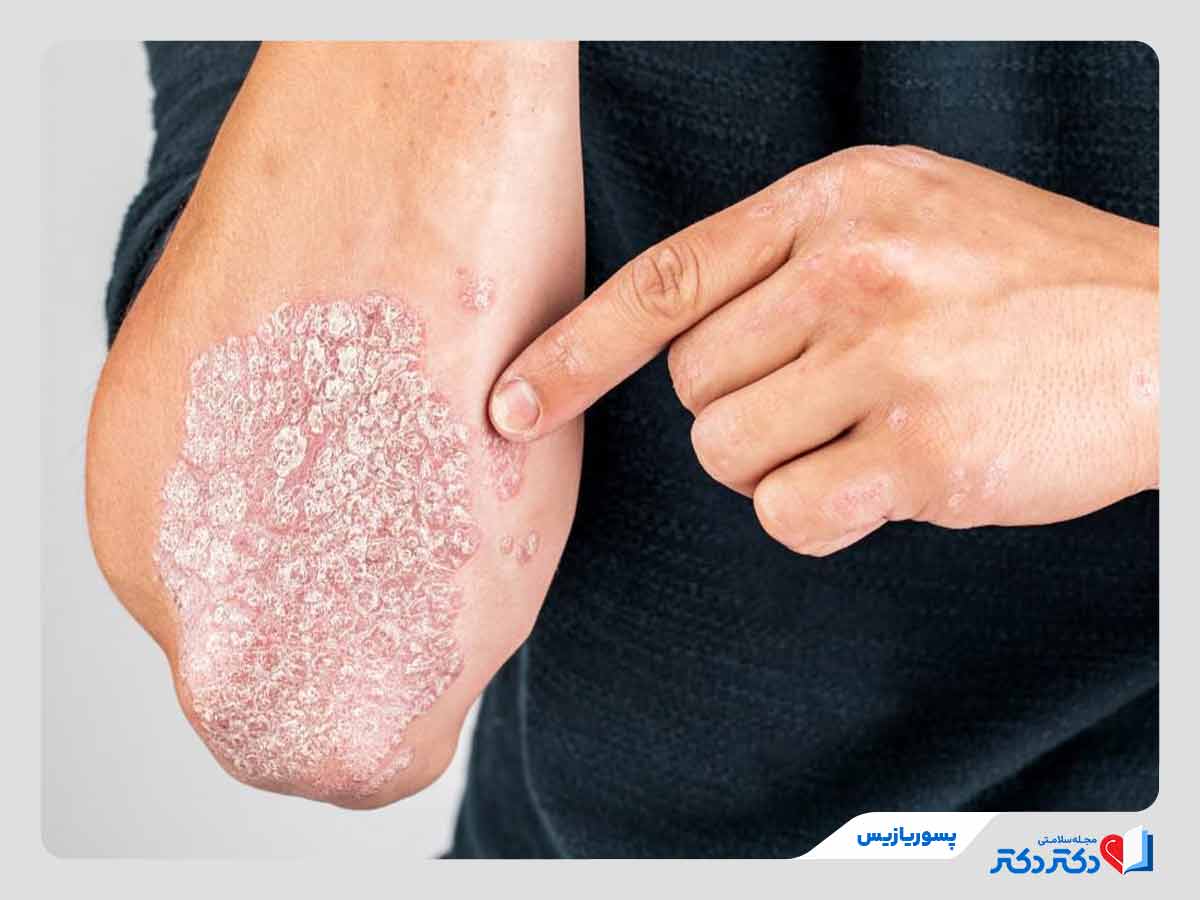
پسوریازیس (psoriasis) یکی از بیماری های پوستی خودایمنی است که در آن سیستم ایمنی بدن به صورت غیرطبیعی و بیشفعال عمل میکند. در حالت طبیعی، سلولهای پوست طی ۲۸ تا ۳۰ روز تجدید میشوند، اما در پسوریازیس سلولها ظرف چند روز به سطح پوست میرسند و تجمع آنها منجر به شکلگیری پلاکهای ضخیم و برجسته میشود.
اگر به عکس پسوریازیس نگاه کنید، متوجه میشوید که این پلاکها به رنگ قرمز روشن یا صورتی دیده میشوند و سطح آنها با پوستههای نقرهای یا سفید رنگ پوشیده شده است که از انباشت سلولهای مرده پوست به وجود میآیند.
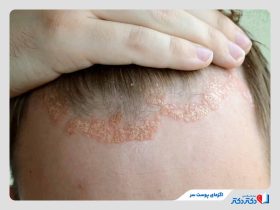
این پوستهها بسیار حساس و شکننده هستند و کندن آنها موجب خونریزی سطحی و سوزش میشود. علاوهبر این، حساسیت پوستی، ترکهای دردناک و خشکی پوست در محل پلاکها میتواند باعث ناراحتی و درد در بیماران شود و در صورت بروز عفونت ثانویه، التهاب و مشکلات بیشتری ایجاد کند. این پلاکها معمولا در بخشهای مختلف بدن مثل کف سر، آرنج، زانو و پشت بدن ایجاد میشوند.
بروز این عارضه در کف سر ممکن است باعث خارش سر و حتی ریزش موقتی موها شود و تحت تاثیر قرار گرفتن ناخنها و مفاصل نیز موجب مشکلاتی فراتر از پوست برای بیمار خواهد شد. بیماری پوستی صدف علاوه بر تاثیرات جسمی، ممکن است باعث مشکلات روانی مانند اضطراب و کاهش کیفیت زندگی شود. تشخیص به موقع و درمان مناسب این بیماری اهمیت زیادی دارد و با کنترل علائم از پیشرفت بیماری جلوگیری خواهد شد.
طبق مطالعات منتشر شده در بنیاد بینالمللی اPsoriasis،
حدود ۱۲۵ میلیون نفر در سراسر جهان به بیماری پسوریازیس مبتلا هستند که معادل ۲ تا ۳ درصد جمعیت جهان است.
این آمار نشاندهنده گستردگی این بیماری در سطح جهان و اهمیت شناخت و مدیریت آن را برای بهبود کیفیت زندگی بیماران است.
علت های ابتلا به پسوریازیس چیست؟
علت دقیق شروع بیماری پسوریازیس (صدف) هنوز به طول کامل مشخص نیست، اما بررسیها نشان میدهد که برخی عوامل ژنتیکی و محرکهای محیطی باعث بروز یا تشدید این بیماری میشوند. در ادامه به مهمترین دلایل ابتلا به این عارضه پوستی اشاره کردهایم:
اختلالات سیستم ایمنی
در شرایط عادی، سیستم ایمنی وظیفه محافظت از بدن را بر عهده دارد، اما در این بیماری به اشتباه فعالیت سیستم ایمنی بدن بیشتر میشود و سلولهای خاصی به نام لنفوسیتهای T شروع به ارسال سیگنالهای التهابی میکنند.
این سیگنالها که شامل مواد شیمیایی خاصی هستند، باعث تحریک بیش از حد سلولهای پوست میشوند. در این شرایط سلولهای پوستی با سرعتی زیاد و غیرطبیعی تکثیر پیدا میکنند. این اتفاق باعث انباشته شدن سلولهای مرده روی هم و ایجاد پلاکهای ضخیم و پوستهپوسته روی پوست میشود.
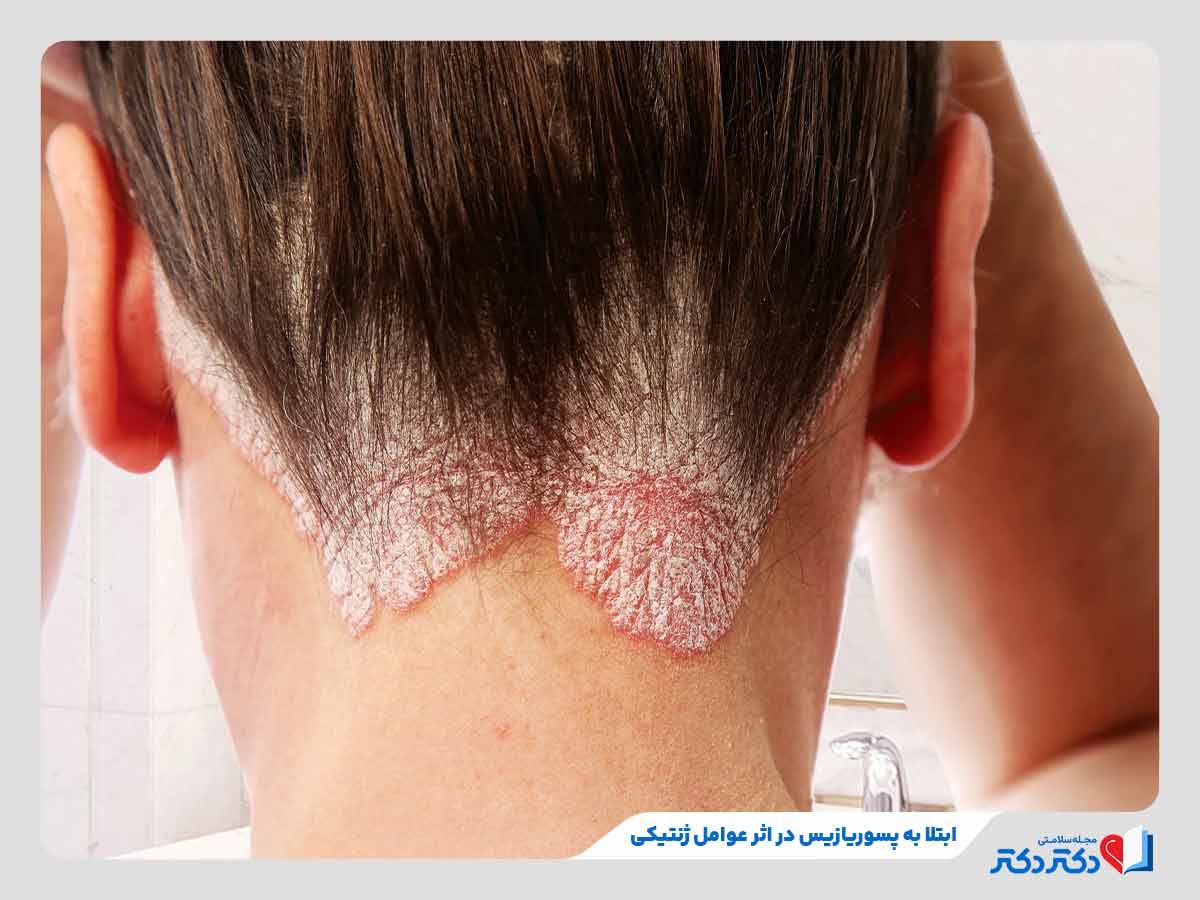

زمینه ژنتیکی و خانوادگی
یکی از عوامل مهم در ابتلا به این بیماری، سابقه خانوادگی است؛ یعنی اگر یکی از اعضای خانواده شما به این بیماری مبتلا باشد، احتمال اینکه خودتان هم به آن دچار شوید بیشتر خواهد بود. تحقیقات ژنتیکی نشان دادهاند که چندین ژن خاص در بدن وجود دارند که با عملکرد سیستم ایمنی و واکنشهای التهابی مرتبط هستند. اگر فردی این ژنها را داشته باشد، نسبت به افراد دیگر بیشتر در معرض ابتلا به پسوریازیس قرار میگیرد.
داشتن این ژنها به تنهایی به معنای قطعی شدن بیماری نیست و برای شروع این بیماری علاوهبر زمینه ژنتیکی، عوامل محیطی مانند استرس، عفونتها یا سبک زندگی ناسالم هم موثر هستند.
محرکها
در این بیماری، محرکها یا عوامل بیرونی میتوانند باعث شروع بیماری یا تشدید علائم آن شوند. این محرکها نقش مهمی در تشدید التهاب پوست و افزایش شدت پلاکهای پسوریازیس دارند. شناخت و مدیریت این عوامل کمک بزرگی به کنترل بیماری و کاهش دفعات عود آن میکند. محرکهای اصلی این بیماری عبارتاند از:
- عفونت: عفونت ممکن است در شروع یا تشدید بیماری موثر باشد.
- استرس روانی: فشارهای روحی و استرسهای مزمن باعث تحریک سیستم ایمنی و افزایش التهاب میشوند.
- آسیبهای پوستی: خراشیدگی، زخم یا ضربه به پوست ممکن است باعث ایجاد پلاکهای جدید شوند.
- برخی داروها: مصرف داروهایی مانند لیتیوم که برای کنترل بیماریهای روانی استفاده میشود و بتابلاکرها که برای درمان بیماریهای قلبی هستند، ممکن است علائم آن را تشدید کنند.
سبک زندگی ناسالم
سبک زندگی ناسالم نقش قابلتوجهی در افزایش خطر ابتلا و تشدید علائم این بیماری دارد. مصرف سیگار، الکل، رژیم غذایی پرچرب و فرآوریشده و کمتحرکی میتوانند التهاب بدن را افزایش دهند و پاسخ سیستم ایمنی را تحریک کنند. این وضعیت باعث تشدید علائم و طولانیتر شدن دورههای عود بیماری میشود.
علاوه بر این، استرسهای مزمن ناشی از سبک زندگی پراسترس و خواب نامنظم نیز میتوانند بهعنوان محرکهای قوی در فعالسازی بیماری عمل کنند. بنابراین اصلاح عادات روزمره و داشتن سبک زندگی سالم نقش مهمی در پیشگیری و مدیریت موثر پسوریازیس دارد.
این بیماری با چه علائمی ظاهر میشود؟
علائم پسوریازیس با توجه به نوع و ناحیه درگیر شده متفاوت است. از شایعترین نشانههای این عارضه پوستی میتوان به تشکیل پلاکهای ضخیم و درد یا سوزش در محل ضایعات اشاره کرد. در ادامه به مهمترین نشانههای این بیماری پوستی اشاره کردهایم:
لکههای پوستهپوسته و ضخیم روی پوست
شایعترین علامت این بیماری، ایجاد پلاکهای قرمز روشن با پوستههای نقرهایرنگ است که میتوانند تکهای یا گسترده باشند. این پلاکها ممکن است حساس و دردناک شوند و با کندن پوستهها معمولا خونریزی سطحی رخ میدهد.
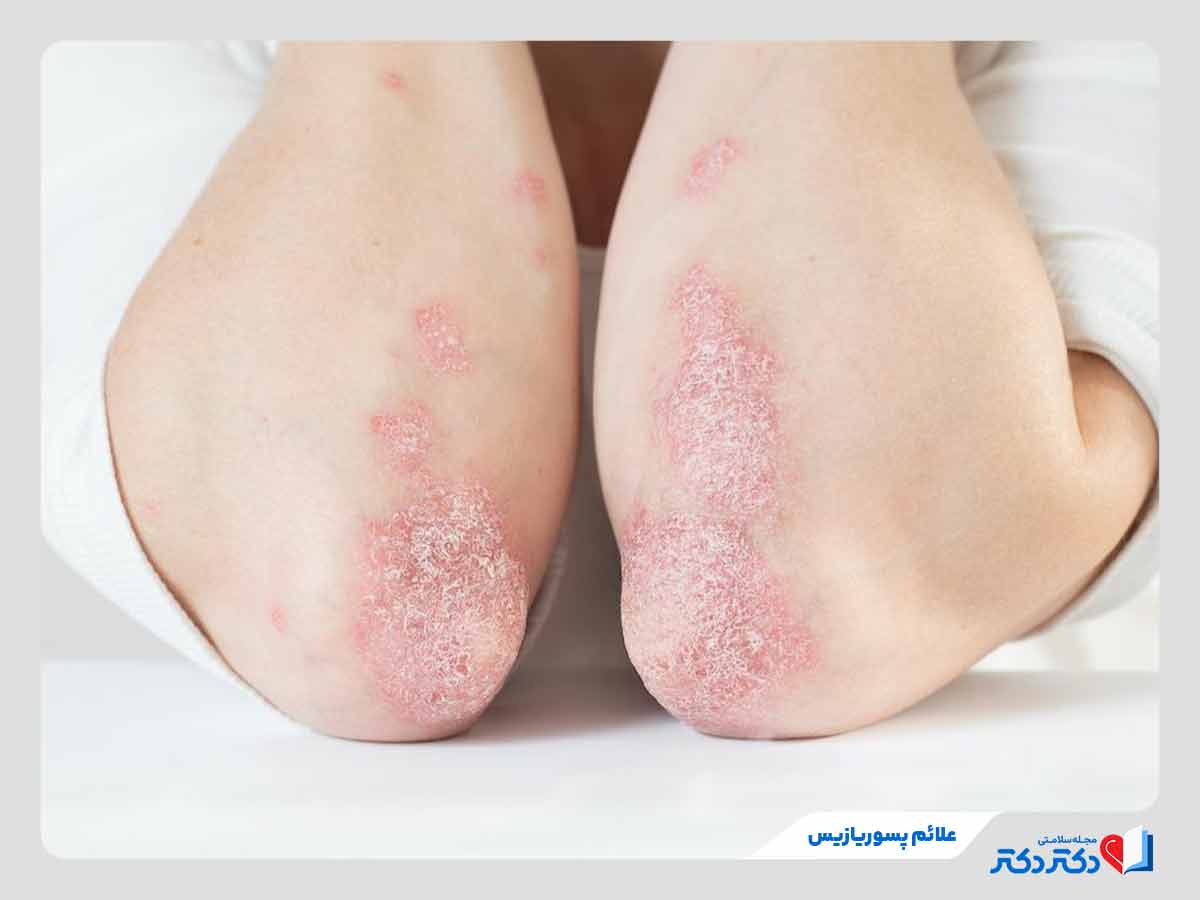
خارش، سوزش یا درد در ناحیه آسیبدیده
خارش و سوزش در ناحیه آسیبدیده از علائم شایع پسوریازیس هستند. میزان خارش و درد در برخی بیماران خفیف و در برخی دیگر شدید است که موجب بروز اختلال در کیفیت خواب و عملکرد روزانه میشود. شدت این علائم معمولا به نوع و وسعت پلاکها بستگی دارد. زمانی که پوست ترک بخورد یا بیماری در نواحی حساس بدن ایجاد شود، بیمار درد و سوزش زیادی را تجربه میکند. خارش ناحیه تناسلی از دیگر نشانههای بروز این بیماری میتواند باشد.
ترک خوردن یا خونریزی پوست
در برخی افراد خشکی و پوستهریزی شدید موجب بروز ترکهای عمیق و خونریزی میشود. در این شرایط مرطوب نگه داشتن زخمها و مراقبتهای موضعی به کاهش علائم کمک زیادی میکند.
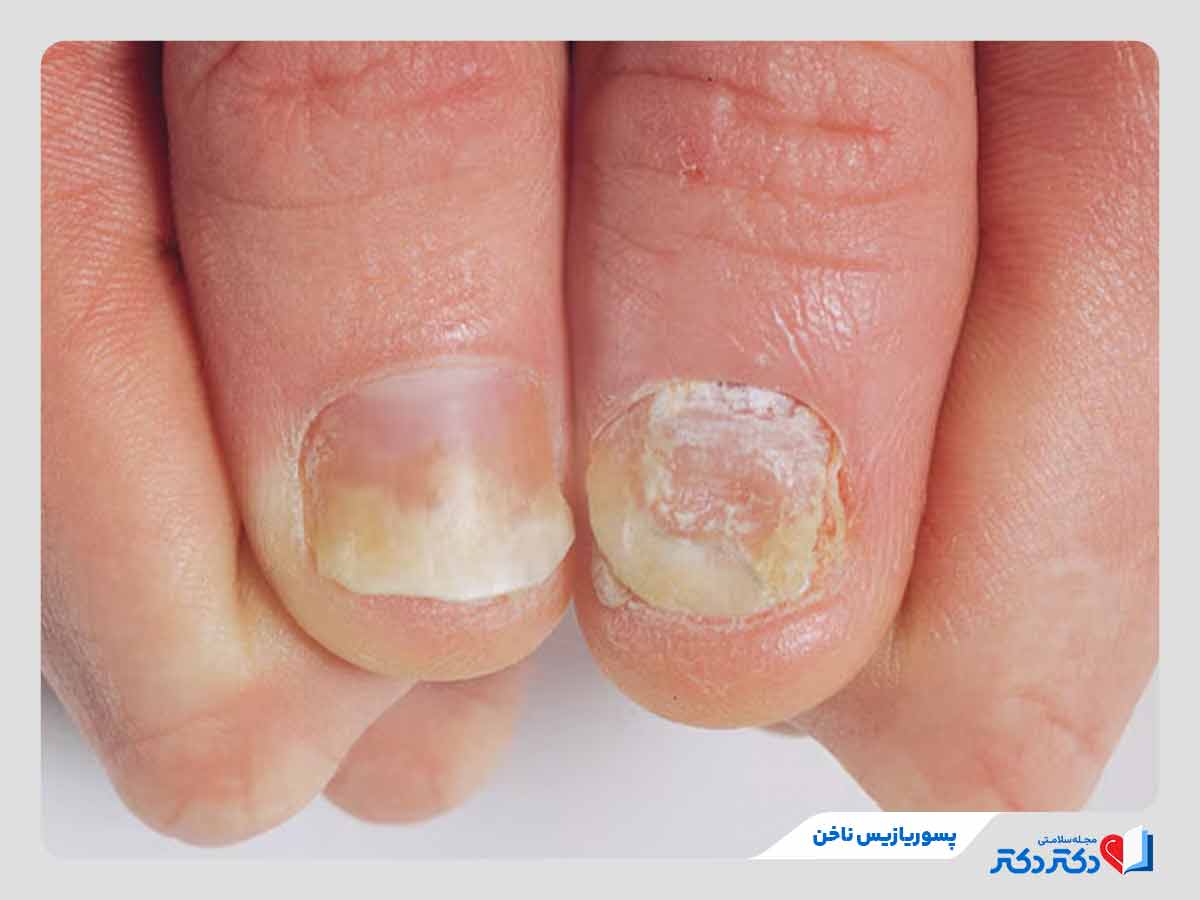
درگیری ناخنها یا مفاصل
حدود یک سوم از بیماران مبتلا به این عارضه ممکن است آرتریت پسوریاتیک را تجربه کنند. این بیماری با درد، تورم و سفتی مفاصل همراه است و معمولا ناخنها را نیز درگیر میکند. این وضعیت ممکن است موجب سوراخ شدن، جدا شدن ناخنها یا تغییر رنگ آنها شود.
انواع بیماری پسوریازیس
شناخت دقیق انواع این بیماری نقش بسیار مهمی در تعیین درمان مناسب دارد. هر یک از انواع آن ویژگیهای ظاهری و شدت علائم متفاوتی دارند. در ادامه به انواع مختلف این بیماری اشاره کردهایم:.
پسوریازیس پلاکی
این نوع که به آن پسوریازیس معمولی نیز گفته میشود، شایعترین نوع این بیماری است. در این بیماری، پلاکهایی به رنگ قرمز روشن یا صورتی با مرزهای مشخص و برجسته روی پوست ظاهر میشوند که سطح آنها با پوستههای نقرهای یا سفید رنگ پوشیده شده است.
این پلاکها معمولا ضخیم و خشک هستند و بیشتر در قسمتهایی مانند آرنج، زانو و کف سر دیده میشوند. نوع پلاکی، یک بیماری مزمن است که علائم آن در یک دوره با شدت زیاد و در دوره بعدی به صورت محدود ظاهر میشوند.
پسوریازیس قطرهای
این بیماری با ضایعات کوچک و پراکندهای که شبیه قطرات آب هستند، شناخته میشود. ضایعات این نوع پسوریازیس اغلب به صورت ناگهانی ظاهر میشوند و ممکن است با درمان مناسب ضدعفونیکننده و داروهای موضعی بهبود پیدا کنند، اما در برخی موارد میتوانند به نوع پلاکی نیز تبدیل شوند.
پسوریازیس معکوس
این بیماری عمدتا در نواحی چینخورده و مرطوب بدن مانند زیر بغل، کشاله ران، زیر پستانها و اطراف ناحیه تناسلی رخ میدهد. ضایعات در این نوع بیماری معمولا صافتر و قرمزتر هستند و پوستهریزی کمتری دارند. رطوبت و اصطکاک زیاد در این مناطق، ممکن است موجب افزایش شدت علائم و ناراحتیهای بیشتر در بیماران شود. این نوع پسوریازیس نیاز به مراقبت و درمان دقیق دارد.
پسوریازیس چرکی
این نوع از بیماری صدف با تاولهای کوچک پر از چرک شناخته میشود که ممکن است به صورت موضعی یا گسترده در سطح پوست ظاهر شوند. در نوع گستردهتر، این بیماری ممکن است علاوهبر مشکلات پوستی با علائمی مانند تب، ضعف و احساس ناخوشی عمومی نیز همراه شود. در صورت مشاهده این علائم باید به سرعت به پزشک مراجعه کنید.
پسوریازیس اریترودرمیک
این نوع پسوریازیس بسیار نادر است، اما علائم شدیدی دارد و بخش وسیعی از پوست بدن را درگیر میکند. از مهمترین علائم این بیماری میتوان به قرمزی، التهاب و لایهلایه شدن گسترده پوست اشاره کرد. در این وضعیت ممکن است تعادل دما و آب بدن مختل شود و فرد نیاز به مراقبتهای ویژه در بیمارستان داشته باشد.
پسوریازیس ناخن و مفصل یا آرتریت پسوریاتیک
پسوریازیس ناخن و مفصل موجب تغییر شکل ناخنها و شکننده و ناهموار شدن آنها میشود. در برخی افراد این بیماری موجب التهاب مفاصل میشود که به آن آرتریت پسوریاتیک میگویند. این عارضه با درد، خشکی و کاهش حرکت مفاصل همراه است و در صورت تاخیر در تشخیص و درمان، ممکن است به تخریب دائمی مفاصل منجر شود. تشخیص به موقع و درمان مناسب این بیماری اهمیت ویژهای در سلامت بیماران دارد.
آیا پسوریازیس واگیردار است؟
این بیماری ناشی از ویروس، باکتری یا عوامل عفونی نیست؛ بنابراین نمیتواند از فردی به فرد دیگر منتقل شود. تماس پوستی با افراد مبتلا، استفاده مشترک از وسایل شخصی مانند لباس، حوله یا حتی بوسیدن و تماس جنسی هیچگونه خطری برای ابتلا به پسوریازیس ایجاد نمیکند.
بسیاری از بیماران به دلیل ترس از قضاوت و برچسب اجتماعی، ممکن است روابط اجتماعی و زندگی روزمره خود را محدود کنند. اما پسوریازیس یک بیماری پوستی التهابی است و هیچ دلیلی برای ترس از تماس با این بیماران وجود ندارد.
چطور این بیماری تشخیص داده میشود؟
تشخیص پسوریازیس تنها بر اساس معاینه بالینی و بررسی الگوی ضایعات توسط متخصص پوست انجام میشود. در برخی موارد لازم است پزشک برای تشخیص دقیقتر از روشهای آزمایشگاهی نیز استفاده کند. در ادامه به روشهای تشخیص این بیماری اشاره کردهایم:
- معاینه پوست: بررسی مستقیم ضایعات پوستی از نظر رنگ، شکل، محل و پوستهریزی توسط پزشک
- بررسی سابقه خانوادگی و پزشکی: پرسش درباره علائم، مدت شروع بیماری و وجود موارد مشابه در خانواده
- معاینه ناخنها: بررسی تغییرات ناخن مانند حفرهدار شدن، تغییر رنگ یا جدا شدن از بستر ناخن
- معاینه مفاصل: بررسی علائم آرتریت پسوریاتیک مانند درد، تورم و خشکی مفاصل
- نمونهبرداری یا بیوپسی پوست: نمونهبرداری کوچک از پوست برای بررسی میکروسکوپی و تایید تشخیص در موارد مشکوک
این بیماری چگونه درمان میشود؟
کنترل علائم، کاهش التهاب و پیشگیری از عود بیماری همگی از اهداف درمان پسوریازیس هستند. در ادامه به بهترین روشهای درمان این بیماری پرداختهایم:
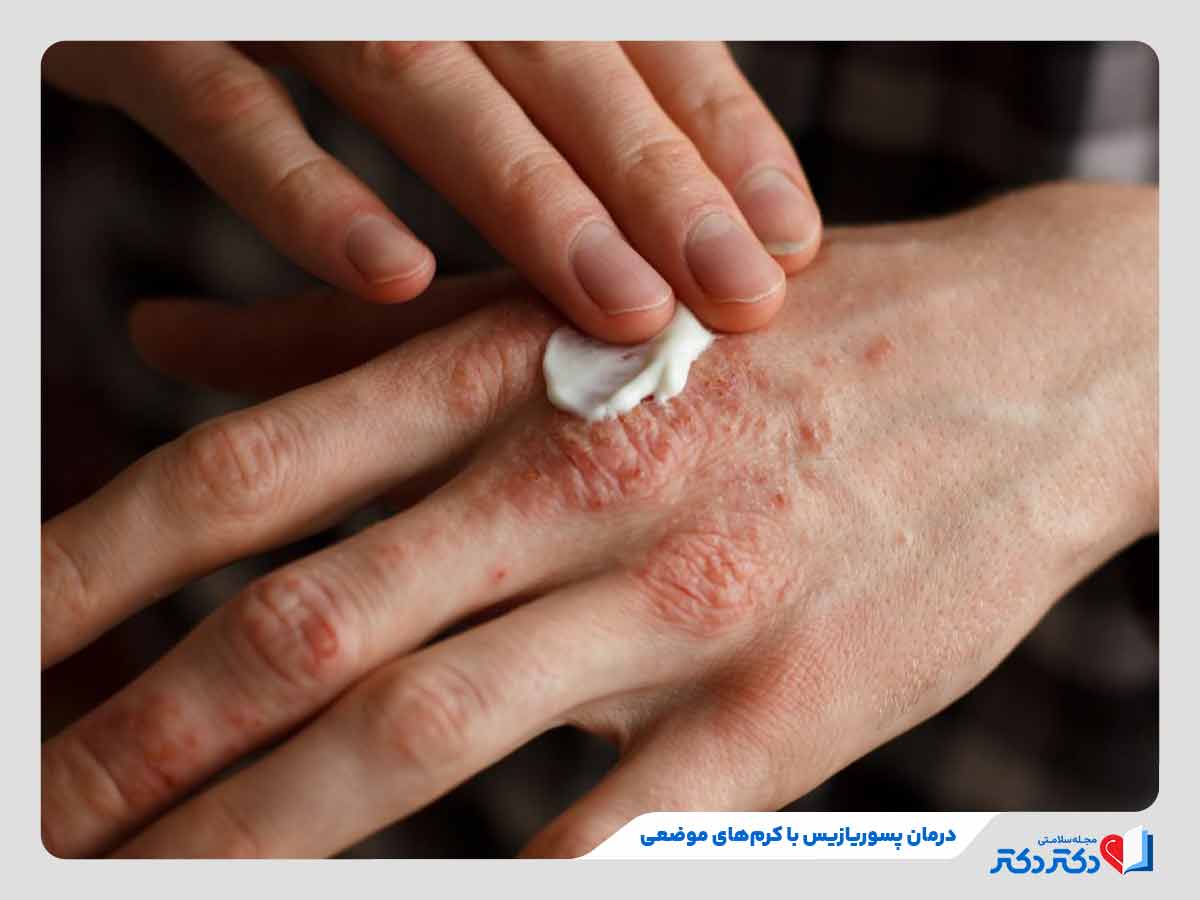
درمان موضعی
درمان موضعی، اولین راهکار برای بهبود علائم خفیف تا متوسط این بیماری است. برای درمان به این شیوه، از روشهای زیر معمولا استفاده میشود:
- کورتیکواستروئیدهای موضعی؛ کاهش التهاب و قرمزی و کمک به بهبود ظاهر ضایعات
- ترکیبات ویتامین D مصنوعی؛ مانند کلسی پوترین یا کلسیتریول موثر در کاهش سرعت تکثیر سلولهای پوستی و ممانعت از ضخیمتر شدن پلاکها
- مرطوبکنندهها؛ کمک به نرم شدن پوست، کاهش خارش و افزایش اثر داروها
انتخاب داروی کورتونی و مدت زمان مصرف باید زیر نظر پزشک باشد تا بیمار با عوارضی مانند نازک شدن پوست مواجه نشود.
درمان سیستمیک
در بیماران با پسوریازیس متوسط تا شدید یا کسانی که به درمان موضعی پاسخ کافی نمیدهند، معمولا از داروهای سیستمیک مانند متوترکسات، سیکلوسپورین یا رتینوئیدها استفاده میشود. این داروها با کاهش فعالیت سیستم ایمنی یا مهار تکثیر سلولها، علائم را کنترل میکنند.
درمان بیولوژیک
داروهای بیولوژیک، نسل جدیدی از درمانها هستند که به طور اختصاصی مسیرهای التهابی را مهار میکنند. این داروها اغلب به صورت تزریق زیرپوستی یا وریدی تجویز میشوند و در کنترل طولانیمدت بیماری موثر هستند. درمان بیولوژیک بیشتر برای بیماران با پسوریازیس متوسط تا شدید یا آرتریت پسوریاتیک که به سایر درمانها پاسخ ندادهاند، مناسب است.
نوردرمانی
نوردرمانی یا فتوتراپی یکی از روشهای موثر در کنترل پسوریازیس است که در آن پوست بیمار در معرض اشعه فرابنفش باند باریک (UVB) با طول موج مشخص قرار میگیرد. این اشعه با نفوذ به لایههای سطحی پوست، سرعت تکثیر سلولهای پوستی را کاهش میدهد و التهاب را کم میکند.
اصلاح سبک زندگی
اصلاح سبک زندگی در پسوریازیس نقش مهمی در کاهش التهاب و کنترل علائم بیماری دارند و میتوانند اثربخشی درمانهای پزشکی را تقویت کنند. مصرف غذاهای فرآوریشده، سرخکردنیها، قند و چربیهای ترانس ممکن است التهاب سیستمیک را افزایش دهند.
نور خورشید به کاهش علائم بیماری کمک میکند اما قرار گرفتن به مدت طولانی در معرض نور آفتاب میتواند علائم را تشدید کند. بهتر است بیماران در طول روز از بهترین ضد آفتاب ایرانی یا خارجی مناسب برای پوستهای حساس استفاده کنند.
از طرف دیگر مدیریت استرس نقش مهمی بر کاهش علائم این بیماری دارد، زیرا تنشهای روحی یکی از محرکهای شناختهشده برای شعلهور شدن پسوریازیس هستند. ترک سیگار و کاهش مصرف الکل از دیگر اقداماتی است که خطر شعلهور شدن بیماری را کاهش میدهند و به بهبود سلامت عمومی بدن نیز کمک میکنند. درنهایت، مصرف برخی مکملهای غذایی مانند اسیدهای چرب امگا۳، ویتامین D یا پروبیوتیکها نیز ممکن است در بهبود علائم موثر باشند.
تغذیه و سبک زندگی در کنترل بیماری پسوریازیس
یک برنامه غذایی و سبک زندگی متعادل میتواند بهطور چشمگیری کیفیت زندگی افراد مبتلا به پسوریازیس را بهبود ببخشد. تمرکز بر غذاهای تازه و طبیعی، نوشیدن آب کافی و محدود کردن نمک و افزودنیهای مصنوعی به کاهش التهاب کمک میکند. این بیماری ارتباط مستقیمی با فرآیندهای التهابی بدن دارد.
مصرف مواد غذایی سرشار از آنتیاکسیدانها و اسیدهای چرب امگا۳ مانند ماهیهای چرب، سبزیجات برگ سبز، میوههای رنگارنگ و مغزها، به کاهش التهاب سیستم ایمنی و بهبود سلامت پوست کمک میکند. در ادامه میتوانید با تاثیر تغذیه و سبک زندگی در کنترل این بیماری آشنا شوید.
غذاهای مفید و مضر برای مبتلایان به پسوریازیس
تغذیه سالم و ضدالتهابی میتواند در کاهش علائم بیماری پسوریازیس (صدف) نقش داشته و در بهبود علائم بیماری موثر باشد. برخی مواد غذایی با داشتن ترکیبات ضدالتهاب و آنتیاکسیدان، التهاب سیستمیک را کاهش میدهند، در حالی که بعضی دیگر میتوانند محرک التهاب و تشدید علائم باشند. جدول زیر نمونهای از غذاهای مفید و غذاهای محرک (مضر) برای مبتلایان به پسوریازیس را نشان میدهد:
| دستهبندی | غذاهای مفید | غذاهای محرک و مضر |
| پروتئینها | ماهیهای چرب (سالمون، ساردین، قزلآلا)، مرغ بدون پوست | گوشتهای فرآوریشده (سوسیس، کالباس)، گوشت قرمز پرچرب |
| چربیها | روغن زیتون، روغن بذر کتان، گردو | روغنهای هیدروژنه، چربیهای ترانس |
| سبزیجات و میوهها | سبزیجات برگدار (اسفناج، کلم برگ)، کلم بروکلی، توتفرنگی، بلوبری | سبزیجات سرخشده در روغن زیاد، میوههای بسیار شیرین به صورت شربت یا کمپوت |
| غلات و حبوبات | غلات کامل (جو دوسر، برنج قهوهای)، عدس، نخود | نان و غلات سفید، محصولات قندی و شیرینیها |
| نوشیدنیها | آب، چای سبز | نوشیدنیهای الکلی، نوشابههای قندی |
به خاطر داشته باشید که هر بیمار ممکن است به هر ماده غذایی واکنش متفاوتی نشان دهد. توصیه میشود بیماران با کمک یک دکتر پوست یا کارشناس تغذیه، غذاهای محرک و مفید برای خود را شناسایی کنند و رژیم غذایی مشخصی داشته باشند.
نقش کاهش وزن و ورزش در کنترل بیماری
چاقی و اضافه وزن یکی از عوامل مهم در افزایش التهاب بدن است که میتواند شدت پسوریازیس را افزایش دهد. کاهش وزن موجب کاهش التهاب سیستمیک میشود و به افزایش سلامت قلبیعروقی، تقویت روحیه و کاهش استرس نیز کمک میکند. در ادامه به فواید کاهش وزن و ورزش در کنترل این بیماری اشاره کردهایم:
- کاهش التهاب
- بهبود عملکرد سیستم ایمنی
- بهبود گردش خون
- سلامت عمومی بدن
- کاهش استرس و بهبود خلقوخو
- افزایش تولید اندورفینها و بهبود کیفیت خواب
عوارض بیماری پسوریازیس
بیماری پسوریازیس علاوهبر علائم پوستی، میتواند عوارض متعددی را در بخشهای مختلف بدن ایجاد کند که در صورت عدم درمان مناسب، کیفیت زندگی بیمار را به شدت تحت تاثیر قرار میدهند. این عوارض شامل موارد زیر هستند:
- مشکلات روانی: افسردگی، اضطراب و کاهش اعتمادبهنفس در بیماران پسوریازیس بسیار شایع است. ظاهر بیماری و خارشهای مکرر میتواند باعث استرس روانی و انزوا شود.
- مشکلات قلبی و عروقی: بیماران مبتلا به این بیماری در معرض ریسک بالاتر بیماریهای قلبی مانند فشار خون بالا، سکته قلبی و سکته مغزی هستند.
- دیابت نوع ۲: این بیماری میتواند با افزایش التهاب سیستمیک، خطر ابتلا به دیابت نوع ۲ را افزایش دهد.
- چاقی و سندروم متابولیک: بین پسوریازیس و چاقی ارتباط تنگاتنگی وجود دارد؛ چاقی میتواند شدت بیماری را افزایش دهد و پسوریازیس نیز ممکن است موجب بروز مشکلات متابولیک مانند چربی خون و فشار خون بالا شود.
- مشکلات کبدی: برخی داروهای مورد استفاده در درمان پسوریازیس ممکن است عوارض کبدی داشته باشند و از طرفی این بیماری خود نیز ممکن است موجب بروز اختلالات کبدی شود.
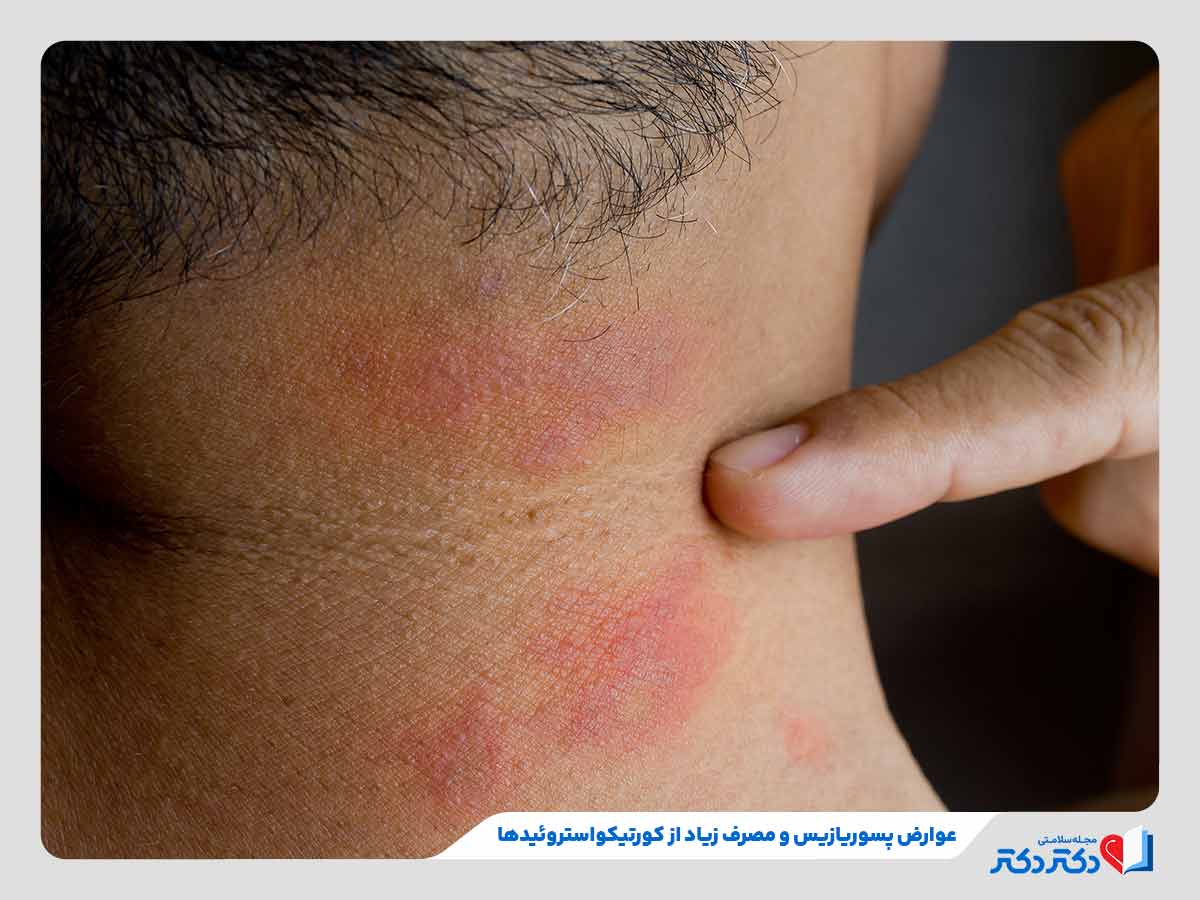
- عوارض ناشی از درمان: استفاده طولانیمدت از برخی داروها مانند کورتیکواستروئیدهای موضعی یا سیستمیک ممکن است باعث عوارضی مثل نازک شدن پوست، افزایش فشار خون و ضعف سیستم ایمنی شود.
با توجه به این عوارض، تشخیص زودهنگام، پیگیری منظم و درمان مناسب بیماری پسوریازیس برای پیشگیری از مشکلات جانبی اهمیت زیادی دارد.
کنترل آگاهانه، بهترین راهکار برای زندگی با پسوریازیس
بیماری پسوریازیس یک بیماری پوستی مزمن است که هرچند درمان قطعی آن فعلا در دسترس نیست، اما با تشخیص بهموقع، انتخاب درمانهای مناسب و اصلاح سبک زندگی میتوان علائم آن را تا حدود زیادی کنترل کرد. شناخت علل، علائم و انواع مختلف این بیماری، گام نخست در مسیر درمان و کنترل موثر آن محسوب میشود.
اطلاعرسانی صحیح و آگاهیبخشی درباره این بیماری، نقش مهمی در کاهش نگرانیها و درمان به موقع این بیماری دارد. فراموش نکنید که مراقبتهای پزشکی منظم و همکاری نزدیک با دکتر پوست، کلید موفقیت در مدیریت بیماری پسوریازیس است. برای تهیه محصولات پوستی و مکملهای موردنیاز بیماری پسوریازیس میتوانید به داروخانه آنلاین وبسایت دکتردکتر سر بزنید و به راحتی محصولات مورد نظر خود را خریداری کنید.
منابع: