علت زخم پای دیابتی ؛ روش درمان زخم پای دیابتی
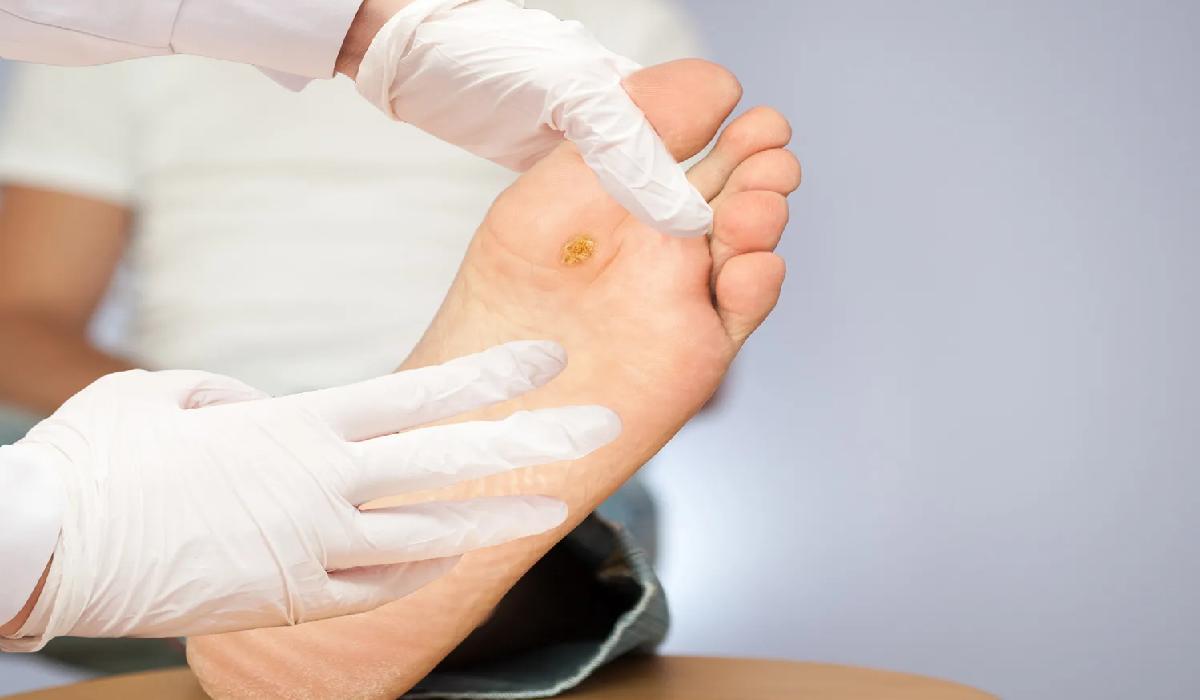
برخی از افرادی که دچار دیابت هستند با زخم پای دیابتی مواجه شدهاند. زخم پا یکی از عوارض شایع دیابت است که با روشهایی مانند رژیم غذایی، ورزش و درمان با انسولین قابل کنترل نیست. زخمها در نتیجه شکستن بافت پوست و نمایان شدن لایههای زیرین، ایجاد میشوند. انواع زخم پای دیابتی بیشتر در زیر انگشتان شست و گویهای پا دیده میشوند و میتوانند پاها را تا استخوان تحت تاثیر قرار دهند.
مراقبتهای اصولی و طبق نظر پزشک میتواند به پیشگیری از بروز زخم پا کمک کنند. درمان زخم پای دیابتی با توجه به علل آن متفاوت است. هرگونه نگرانی پا را با پزشک خود در میان بگذارید تا مطمئن شوید که مشکل جدی نیست، زیرا زخمهای عفونی در صورت بی توجهی میتوانند منجر به قطع عضو شوند. در این مطلب از مجله دکتردکتر درباره دلایل ایجاد زخم پا دیابتی بیشتر توضیح خواهیم داد با ما تا انتهای متن همراه باشید.
اطلاعات پزشکی ارائه شده در این مطلب توسط کلینیک تخصصی دنیای زخم، بررسی و تایید شده است.
مراحل شروع زخم پای دیابتی
افراد دیابتی به دلیل قند خون بالا همیشه در معرض بروز بیماریهای مختلف مانند: زخم پای دیابتی هستند. هنگامی که بدن توانایی تولید انسولین یا انتقال سولین به سلولها را نداشته باشد، دیابت رخ داده و باید تحت نظر پزشک بود.
هنگامی که قند موجود در بدن به بخش پلاسمای خون انتقال پیدا کند، سطح قند خون بالا رفته و به قسمتهایی از بدن مانند: پا آسیب میرساند. دقت داشته باشید که زخم پا به علت بیماری دیابت همانند تمام زخمهای دیگر ممکن است که از یک خراش و بریدگی ساده شروع شود. زخم پای دیابتی برخلاف سایر زخمهای بدن به طور طبیعی و در زمان کوتاهی بهبود پیدا نمیکند و همین باعث میشود تا عفونت در بدن و قسمت زخم، گسترش پیدا کند.
دلیل ایجاد زخم پای دیابتی چیست؟
زخم پای دیابتی میتواند همانند سایر زخمها نمایان شود. اما تفاوت اصلی ایجاد زخم پای دیابتی با سایر زخمها شکل و شمایل و زمان بهبود آن است. اما دلیل اصلی بروز زخم پای دیابتی گردش خون ضعیف در افراد دیابتی است که باعث بروز زخمهای مختلف به خصوص زخم پا میشود. نوروپاتی و عفونت هم از دیگر دلایل ایجاد زخم پا در افراد دیابتی هستند.
نوروپاتی
دیابت باعث آسیب به عصبها میشود و حس اندامها به خصوص پا را از بین میبرد. در صورتی که عصب پاها در اثر دیابت آسیب ببینند احساس سرما، گرما یا حتی درد هم وجود ندارد و تنها احساس سوزش در قسمتهایی از پا احساس میشود.
فقدان حس در پاها را نوروپاتی میگویند. کم شدن حس در بدن باعث میشود تا زخم و بریدگی و تاول افزایش پیدا کند. نوروپاتی به دلیل بروز تغییراتی در عروق خونی رخ میدهد و باعث انسداد جریان خون به اندامها میشود.
عفونت
کاهش جریان خون در بدن افراد دیابتی با بروز زخمها و عفونتهای مختلفی همراه است. عفونت در پای افراد دیابتی در برخی از مواقع به قدری گسترش پیدا کرده است که در نهایت به قطع عضو منجر میشود.
گردش خون پایین
بررسی گردش خون پایین یکی از مراحل اولیه زخم پای دیابتی است. حدود 60 درصد از افراد دیابتی با کاهش گردش خون روبهرو هستند. گرفتن نبض پا، اولین اقدامی است که هنگام بروز زخم پای دیابتی باید انجام شود تا میزان گردش خون را بررسی کرد. در صورتی که نبض احساس نشود باید از طریق آزمایشهای دیگر شرایط گردش خون را بررسی کرد تا درمان زخم پای دیابتی هرچه سریعتر انجام شود. بازیابی گردش خون در بدن به بهبود وضعیت زخمهای ایجاد شده کمک میکند. بنابراین باید مراجعه به پزشک و اهمیت به زخمهای دیابتی را جدی گرفت.
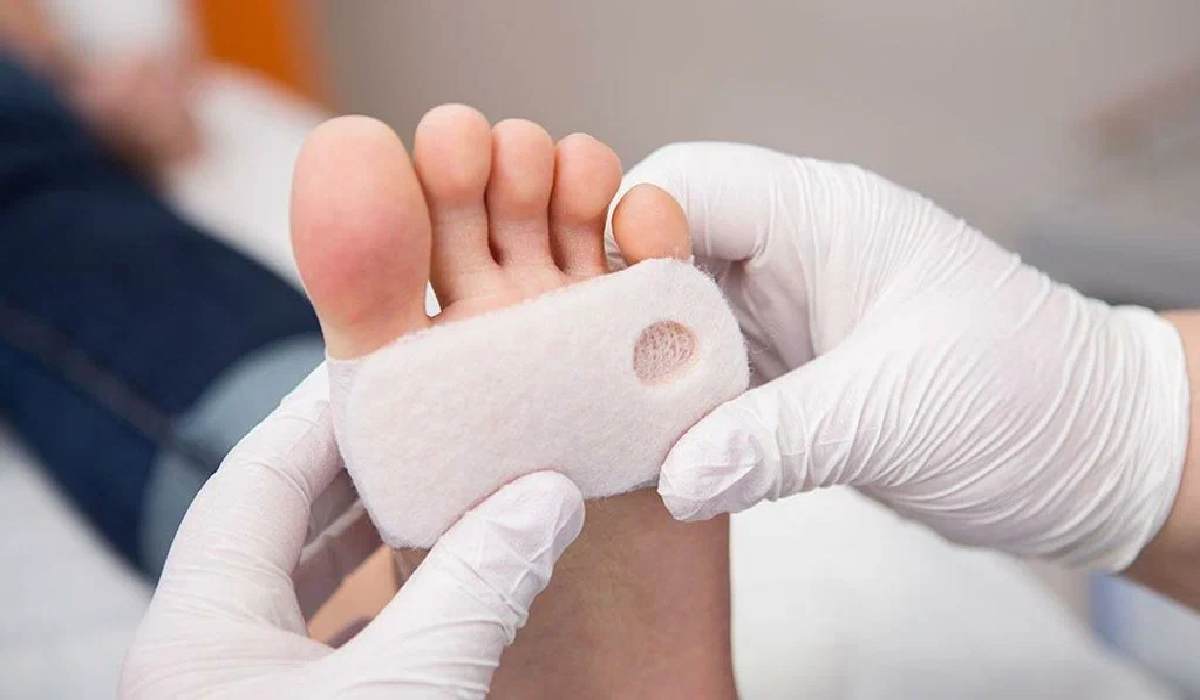
زخم پای دیابتی چه علائمیدارد؟
علائم زخم پای دیابتی در هر فردی ممکن است که تفاوتهایی داشته باشد. با شناخت این علائم میتوان تشخیص به موقعی برای درمان زخم پای دیابتی داشت. از این رو متداولترین علائم زخم پا دیابتی عبارتند از:
- از بین رفتن حس پاها
- تغییر شکل پاها
- تاولها و زخمهای بدون درد
- رگههای قرمز
- تغییرات رنگ پوست
- زخمهای خشک یا زخم همراه با ترشح
- سوزش دردناک
- بی حسی و سوزن سوزن شدن پاها
این علائم را میتوان شروع زخم پای دیابتی دانست. اما اگر عفونت در پاها ایجاد شوند، زخمها با علائم دیگری هم نمایان خواهند شد که مهمترین آنها عبارتند از:
- بروز تب
- احساس لرز و سرما در بدن
- شوک
- قند خون غیر قابل کنترل
- قرمزی
در صورتی که به عنوان یک فرد دیابتی این علائم را داشته باشید باید بلافاصله به پزشک مراجعه کنید تا اقدامات لازم انجام شوند.
انواع زخم پای دیابتی؛ گروه بندی زخم دیابتی پا بر اساس میزان پیشروی
زخم پاهای دیابتی با توجه به میزان پیشروی و درجه رنگ بدن در دستهبندیهای مختلفی قرار میگیرند. تقسیمبندی علائم زخم پا دیابتی، در جدول زیر آورده شده است.
| گروه بندی | توضیحات |
| زخم پای دیابتی درجه صفر | در این درجه هنوز هیچ زخمی ایجاد نشده و ریسک ایجاد زخم وجود دارد. |
| زخم پای دیابتی درجه 1 | زخم ایجاد شده سطحی است. |
| زخم پای دیابتی درجه 2 | زخم عمیق شده و تا لایههای اپیدرم پیشروی کرده است. ممکن است استخوان پا را هم درگیر کرده باشد. |
| زخم پای دیابتی درجه 3 | زخم عمیق همراه با عفونت استخوان و آبسه رخ میدهد. |
| زخم پای دیابتی درجه 4 | در این درجه گانگرن انگشتان پا انجام میشود. |
| زخم پای دیابتی درجه 5 | گانگرن تمام پا بررسی میشود. |
برای اینکه بتوان تشخیص دقیقی از درجه و گروهبندی زخم پا دیابتی داشت، نیاز است که با پزشک متخصص مشورت کرد تا بهترین اقدامات را برای درمان و بهبود بیماری انجام داد.
چگونه زخم پای دیابتی را درمان کنم؟
در درمان زخم پای دیابتی اولین قدم برطرف کردن عفونتهای ایجاد شده است. برای اینکه زخمهای ایجاد شده در پا را بهبود و درمان کرد، میتوان از روشهای درمانی مختلفی استفاده کرد که مهمترین آنها شامل: مصرف دارو، عمل جراحی، استفاده از پماد و اکسیژن درمانی هستند.
عمل جراحی
اگر زخم پا در افراد دیابتی گسترده شده باشد، پزشکان گزینه درمانی عمل جراحی را بررسی خواهند کرد. جراح با تراشیدن قسمتی از زخم ایجاد شده، تلاش میکند که از پیشروی عفونت جلوگیری کند تا زخم به قسمتهای دیگر پا، آسیبی وارد نکند. اما دقت داشته باشید که استفاده از سایر روشهای درمانی زخم پا در افراد دیابتی مرسومتر هستند و بیشتر به کار گرفته میشوند. اما در صورتی که نتوان از روشهای درمانی مختلف دیگر استفاده کرد، جراحی انجام میشود.
مصرف دارو
اگر بر خلاف تمام مراقبتها و اقدامات پیشگیرانه بروز زخم پا، دچار این بیماری شده باشید میتوانید با مشورت پزشک خود از داروهای مختلفی استفاده کنید. پزشک با بررسی شرایط زخم پا داروهایی مانند: آنتیبیوتیک یا داروهای ضد انعقاد را تجویز میکند. با مصرف این داروهای میتوان تا حدودی زیادی از پیشروی زخم جلوگیری کرد و درمان زخم پای افراد دیابتی را پیش گرفت.
اکسیژن درمانی
اکسیژن درمانی یکی دیگر از روشهای درمانی زخم پای افراد دیابتی است که باید توسط پزشک و پرستاران حرفهای انجام شود. در این روش سطح اکسیژن بافتی افزایش پیدا میکند و باعث التیام و بهبود زخمهای ایجاد شده میشود.
استفاده از پمادهای مخصوص
بهترین پماد برای درمان زخم پای دیابتی، پماد زخم دیابت درماهیل است که برای بهبود وضعیت زخم پای افراد دیابتی تجویز میشوند. با استفاده از پمادهای مخصوص زخم پاهای دیابتی میتوان میزان عفونتهای ایجاد شده را کاهش داد.
سایر روشها
روشهای درمانی دیگری هم برای کنترل بیماری زخم پای دیابتی وجود دارند. کنترل قند خون و پانسمان پا از دیگر روشهای درمانی هستند که میتوان برای بهبود وضعیت زخم پا از آنها کمک گرفت.
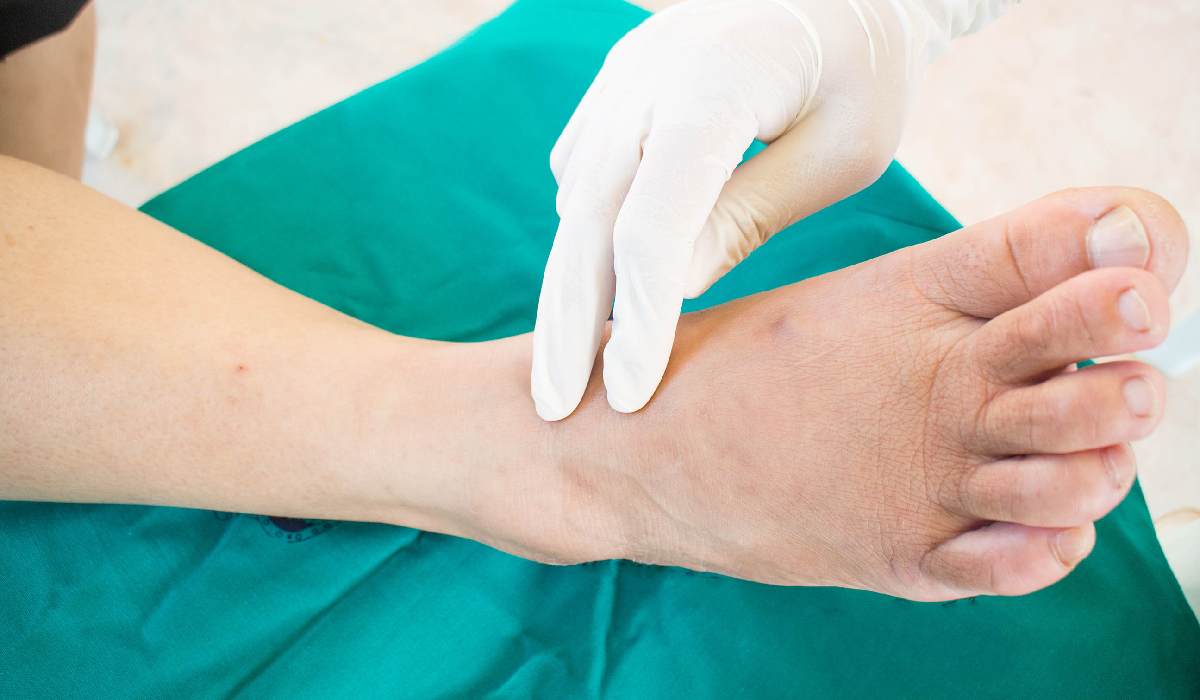
آیا راهی برای درمان قطعی زخم دیابتی وجود دارد؟
اگر فردی دچار زخم پای دیابتی شود، قبل از هرگونه اقدام باید از یک مشاوره متخصص کمک بگیرد تا درمان قطعی زخم پا دیابتی، تشخیص داده شود. برای اینکه بتوان درمان قطعی زخم پا دیابتی را بررسی کرد، نیاز است که در کنار روشهای درمانی، یکسری نکات را رعایت کرد تا روند درمان و بهبود وضعیت زخم را بررسی کرد این نکات مهم عبارتند از:
- ایستادن زیاد ممنوع است.
- قند خون باید به صورت دائم کنترل کرد.
- از کفشهای مخصوص بیماران دیابتی استفاده کرد.
- از رژیم غذایی سالم و کم گلوکز استفاده کرد.
- پانسمان مناسب انجام داد.
- مصرف کافئین و نوشیدنیهای غیر طبیعی ممنوع است.
- مصرف الکل نداشته باشید
در نهایت برای اینکه بتوان به طور قطعی زخم پاهای دیابتی را درمان کرد بهتر است که به پاهای خود فشار نیاورد و طبق دستورات پزشک اقدامات لازم را انجام داد.
چه مدت درگیر این بیماری هستم؟
مدت زمان درگیری بیماری زخم پاهای دیابتی به رعایت نکات مختلف و تخلیه بار بر پاها بستگی دارد. برای بهبود وضعیت روند درمان زخم پای دیابتی باید فشار بر ناحیه زخم شده را به حداقل رساند، به این روش تخلیه بار گفته میشود. هر چه میزان فشار ناشی از بالا یا پایین رفتن از پلهها کمتر شود یا مدت زمان ایستادن را کمتر کرد، مدت درگیری بیماری کمتر شده و زخم زودتر بهبود پیدا میکند.
عوارض زخم پای دیابتی
عفونت و ایجاد زخم پا در افراد دیابتی بسیار جدی است و نیاز به مراقبتهای ویژهای دارند. اگر زخمهای ایجاد شده را جدی نگرفت با عوارض مختلفی روبهرو خواهید شد که اثرات منفی ایجاد خواهند کرد. عوارض ناشی از زخم پا دیابتی عبارتند از:
- ایجاد زخم و جراحات مختلف در قسمتهای مختلف پا
- تغییر شکل پاها
- بروز عفونت پوست، عفونت استخوان یا آبسهها
- بروز گانگرن
برای اینکه عوارض زخم پاهای دیابتی را کاهش داد، بهتر است که با پزشک متخصص مشورت کرده و از روشهای درمانی استفاده کرد.
معاینه پزشکی دوره ای برای افراد دیابتی
افراد دیابتی باید به صورت دورهای معاینات پزشکی انجام دهند. دیابت اگر کنترل شده نباشد، آسیبهای زیادی به بدن وارد میکند. از اینرو مهم است که آزمایشها و چکاپهای ماهانه را به طور مداوم انجام داد و از آنها غافل نبود. پزشکان در معاینههای پزشکی دیابت، شرایط عمومی و بررسی غدد را انجام میدهند. برای دریافت وقت مشاوره و ویزیت از پزشکهای متخصص غدد و داخلی میتوانید از سامانه نوبت دهی دکتردکتر استفاده کنید.
زخم دیابتی پا چقدر شایع است؟
با توجه به شرایط تغذیهای و زندگی افراد، دیابت روز بهروز گسترش بیشتری پیدا میکند. با پیشروی این بیماری، زخمهای مختلف در بدن ایجاد میشوند که بیشتر، اندام پاها را درگیر خواهند کرد. بنابراین حدود 25 درصد از افرادی که به دیابت مبتلا هستند، در معرض ایجاد زخم پا خواهند بود.
چطور از ابتلا به زخم پای دیابتی جلوگیری کنم؟
تحقیقات نشان میدهند که نیمی از زخمهای دیابتی، عفونی هستند و باعث بروز مشکلات مختلفی میشوند. اما برای اینکه بتوان از ابتلا به زخم پا دیابتی جلوگیری کرد، بهتر است که چکاپهای دورهای را انجام داد و مراقبتهای فردی را فراموش نکرد.
مراقبتهای لازم
اگر به عنوان یک فرد دیابتی نگران بروز زخم در پاهای خود هستید، نیاز است که مراقبتهای لازم برای جلوگیری از زخم پا را جدی بگیرید. مهمترین مراقبتهای لازم برای جلوگیری از زخم پاها به شرح زیر هستند:
- پاهای خود را هر روز بشورید.
- کوتاهی ناخنهای پا به اندازه ای باشد که به بافت اطراف ناخن آسیبی وارد نشود.
- بعد از استحمام پاها به طور کامل خشک شوند.
- در طول روز جورابها را مرتب عوض کرد.
- از کفشهای طبی استفاده کرد.
همچنین در صورتی که پای شما دچار میخچه شد، برای درمان آن با پزشک متخصص مشورت کنید تا زخمی ایجاد نشود و عفونت رخ دهد.
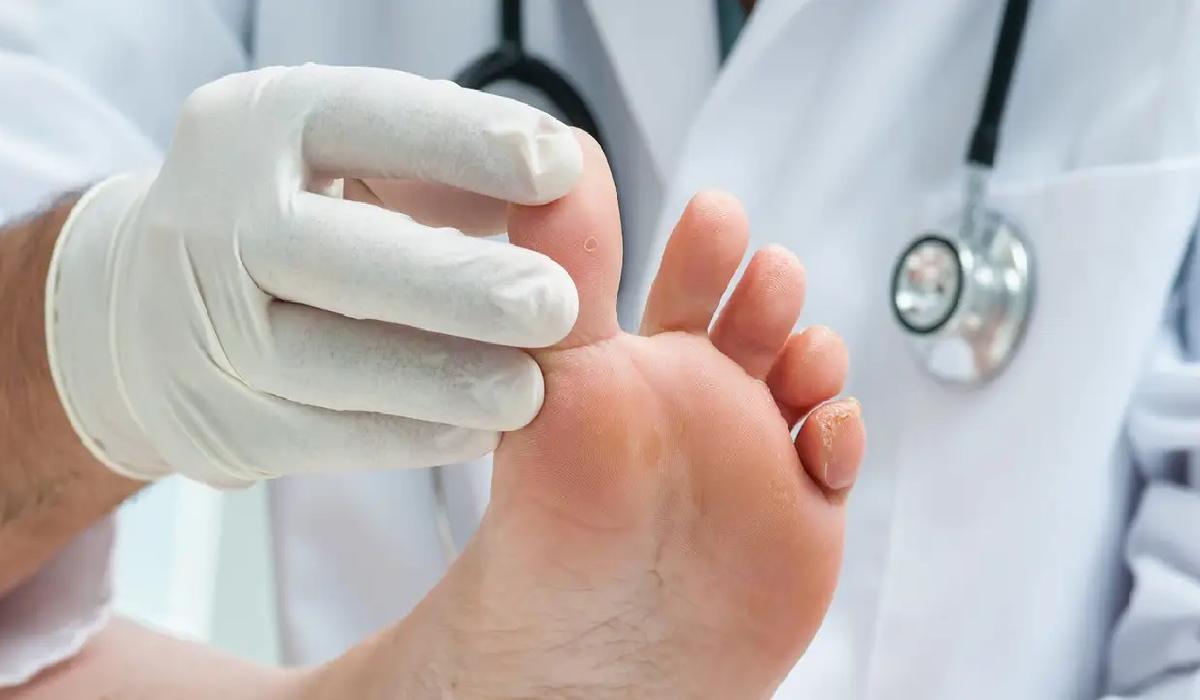
عوامل خطر برای زخم پای دیابتی
همه افراد مبتلا به دیابت در معرض خطر زخم پا هستند که میتواند دلایل مختلفی داشته باشد. برخی از عوامل میتوانند خطر ابتلا به زخم پا را افزایش دهند که مهمترین آنها عبارتند از:
- استفاده از کفشهای نامناسب یا بی کیفیت
- عدم رعایت بهداشت (عدم شستشوی منظم یا کامل یا خشک نکردن خوب پاها پس از شستشو)
- کوتاه کردن نامناسب ناخنهای پا
- مصرف الکل
- بیماری چشم ناشی از دیابت
- بیماریهای قلبی
- بیماری کلیوی
- چاقی
- مصرف دخانیات (ممانعت از گردش خون)
به طور کلی زخم پای دیابتی در مردان مسن بیشتر شایع است. اما سایر افراد هم باید علائم زخم پای دیابتی را جدی بگیرند.
درمان سریع، بهترین گزینه برای فرار از درد
اگر به عنوان یک فرد دیابتی، علائمی از بروز زخم پای دیابتی را مشاهده کردید باید به موقع به پزشک مراجعه کنید. زخم پای دیابتی یکی از شایعترین بیماریهایی است که برای افراد مبتلا به دیابت رخ میدهد و در صورت عدم رعایت نکات بهداشتی با عفونتهای مختلفی همراه است. اگر زخمهای ایجاد شده درمان نشوند، میتوانند آبسه ایجاد کنند و به نواحی دیگر (روی پاها و ساقها) سرایت کنند. در این مرحله، زخمها تنها با جراحی، قطع عضو یا جایگزینی پوست از دست رفته با جایگزینهای مصنوعی پوست قابل درمان هستند.
اما در صورت تشخیص زودهنگام، زخم پا قابل درمان است. هنگامی زخم پاها بهبود پیدا میکنند که دستورات پزشک را به خوبی انجام داده و از فشار آوردن بر پا خودداری کرد. برای این کار کافی است که ایستادنهای طولانی را کاهش داد و فشار تحمل وزن بدن را به پاها منتقل نکرد. مراجعه به پزشکهای متخصص اولین نیازی است که بعد از بروز علائم انواع زخم پای دیابتی باید به آن توجه کرد. از اینرو میتوانید از سامانه نوبت دهی دکتردکتر برای دریافت وقت مشاوره و ویزیت اقدام کنید. همچنین در صورتی که درباره درمان زخم پای دیابتی نیاز به اطلاعات بیشتر دارید در انتهای همین متن و در قالب کامنت با در ارتباط باشید.
سوالات متداول زخم پای دیابتی
منبع:
healthline.com





ببخشید آیا بچه ها زخم پای دیابتی می گیرند