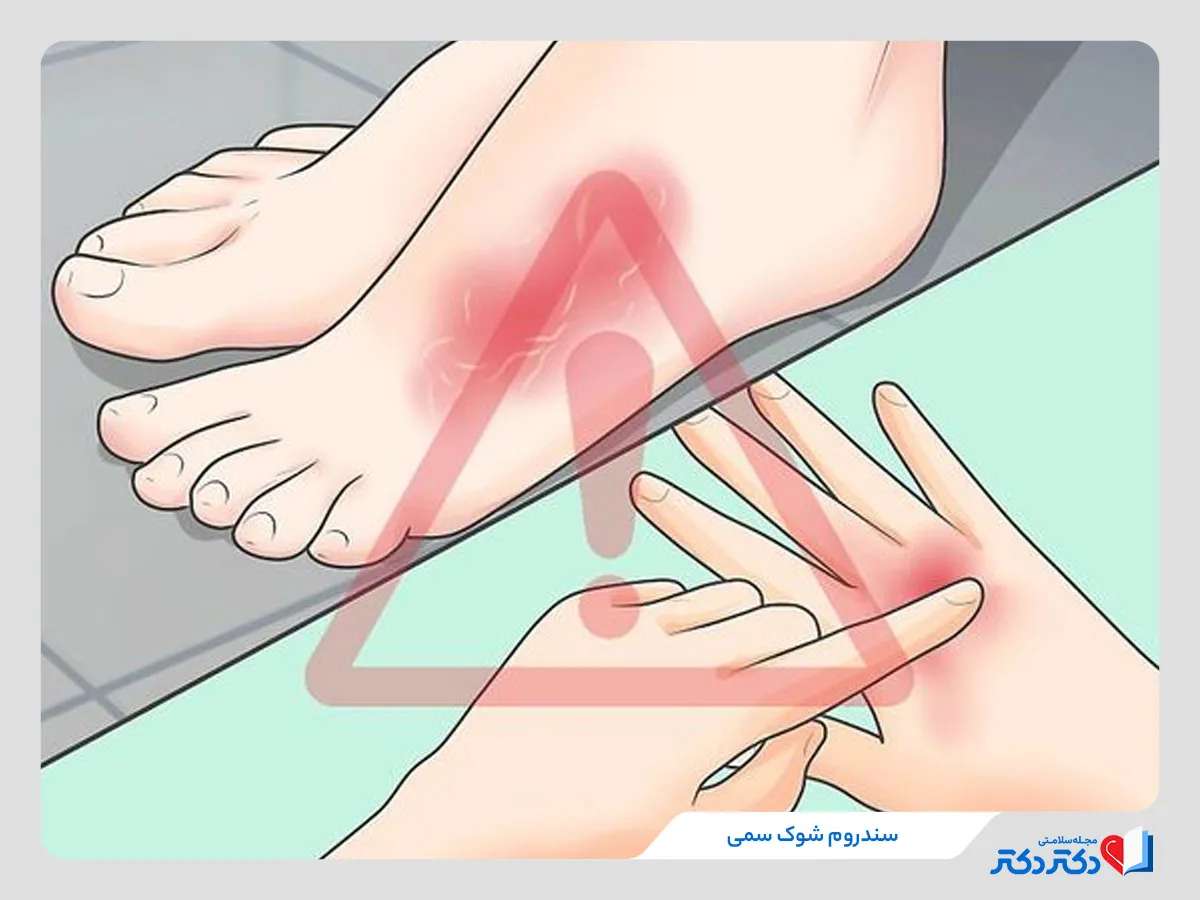
TSS یک وضعیت نادر و خطرناک است که عموماً بهدلیل عفونت با باکتریهای استافیلوکوکوس یا استرپتوکوکوس ایجاد میشود. این بیماری میتواند ناشی از استفاده نادرست از تامپونها، زخمهای عفونی یا جراحی باشد. علائم سندروم شوک سمی شامل تب ناگهانی، افت فشار خون، راش پوستی شبیه به سوختگی، سردرد، تهوع و استفراغ است. در برخی موارد بیماران ممکن است دچار گیجی یا اختلال هوشیاری شوند. علل اصلی TSS شامل رشد سریع باکتریها و تولید توکسینهای خطرناک است. استفاده طولانیمدت از تامپونهای فوقجاذب بهویژه در بانوان از عوامل افزایشدهنده خطر محسوب میشود.
برای پیشگیری از سندرم شوک سمی توصیه میشود که از تامپونها بهدرستی استفاده شود بهطوریکه هر ۴ تا ۸ ساعت آنها را عوض کنید. همچنین در صورت وجود زخم عفونی باید بهداشت را بهطور کامل رعایت کرده و مشورت پزشکی انجام داد. درمان TSS شامل تجویز آنتیبیوتیک و در موارد شدید ممکن است نیاز به بستری در بیمارستان و مراقبتهای ویژه باشد. شناخت و تشخیص زودهنگام میتواند به بهبود سریع بیمار کمک کند. برای پیدا کردن بهترین متخصص ها و پزشک ها در این حوزه به سایت دکتر دکتر مراجعه کنید.
سندروم شوک سمی چیست؟
سندروم شوک سمی (TSS) یک عارضه نادر و جدی است که به علت عفونتهای باکتریایی ایجاد میشود. این شرایط معمولاً به دنبال عفونتهای ناشی از باکتریهای استافیلوکوکوس اورئوس و استرپتوکوکوسها شکل میگیرد. علائم TSS بهطور ناگهانی شروع میشود و شامل تب بالا، سردرد، افت فشار خون، بثورات پوستی، و مشکلات گوارشی نظیر استفراغ و اسهال میباشد.
این سندروم بیشتر در زنان در دوران قاعدگی، بهویژه در مواردی که از تامپونهای با قدرت جذب بالا استفاده میکنند، مشاهده میشود. با این حال، مردان و زنان غیرقابل پردازش نیز میتوانند به این وضعیت مبتلا شوند، بهویژه پس از عمل جراحی یا وجود عفونتهای پوستی.
دکتر آنا بنت متخصص بیماریهای عفونی میگوید:
پیشگیری از سندروم شوک سمی شامل آگاهی نسبت به نحوه استفاده صحیح از تامپونها و مراقبت از زخمها و عفونتها است. تشخیص بهموقع و درمان سریع میتواند خطرات این بیماری را به حداقل برساند. توجه به نشانهها و مراجعه به پزشک در صورت بروز علائم شدید، بسیار مهم است.
علائم سندروم شوک سمی
سندروم شوک سمی (TSS) یک وضعیت نادر اما جدی به شمار میآید که معمولاً به علت عفونت باکتریایی بهوجود میآید. علائم این سندروم میتوانند به سرعت ایجاد شوند و شامل مجموعهای از نشانهها هستند که ممکن است در اوضاع مختلف بهوجود آیند. در ادامه، به بررسی علائم کلیدی TSS میپردازیم:
| علائم | توضیحات |
| تب | تب ناگهانی بالای 38.9 °C (102 °F) |
| افت فشار خون | علائم شوک، از جمله سرگیجه و ضعف |
| بثورات پوستی | بثورات قرمز که ممکن است شبیه به آفتابسوختگی باشد |
| سردرد | سردرد شدید و غیرقابل تحمل |
| مشکلات گوارشی | شامل تهوع، استفراغ و اسهال |
| خستگی و سردرگمی | احساس خستگی و عدم تمرکز |
| درد عضلانی | درد و سفتی در عضلات |
| تغییرات در وضعیت ذهنی | احساس گیجی یا مختل شدن تفکر |

این علائم معمولاً بهطور ناگهانی بروز میکنند و ممکن است طی یک دوره چند ساعت تا چند روز بهشدت پیشرفت کنند. در صورتی که هر یک از این علائم بهویژه در ترکیب با استفاده از تامپون در دوران قاعدگی مشاهده شود، فوری باید به مراکز درمانی مراجعه کرده و اقدامات لازم انجام شود. توجه به این علائم و نسبت به آنها آگاهی داشتن، میتواند در تشخیص زودهنگام و درمان مؤثر سندروم شوک سمی کمک کند. در صورت مشاهده این علائم، به ویژه در شرایط خطرناک، دریافت مراقبتهای پزشکی سریع میتواند از عوارض جدی ناشی از این سندروم جلوگیری کند.

چه وقت باید به پزشک مراجعه کنیم؟
بسیاری از علائم TSS اغلب با بیماری های دیگر همراه است. علائمی مانند تب، گلودرد یا سردرد می تواند به راحتی با اثر بیماری های دیگری مانند آنفولانزا نیز مرتبط باشند. به همین دلیل مهم است که از سندروم شوک سمی و چگونگی ایجاد آن آگاه باشیم. اگر پس از استفاده از کاپ قاعدگی یا بعد از جراحی یا جراحت پوست، علائم بالا را تجربه می کنید لازم است سریعاً به پزشک خود مراجعه کنید.

دلایل ایجاد سندروم شوک سمی
عفونت معمولاً وقتی اتقاق می افتد که باکتری از طریق منفذی در پوست مانند یک برش، زخم یا جراحت های دیگر وارد بدن شما شود. در حالی که باکتری استافیلوکوکوس اورئوس می تواند منجر به سندروم شوک سمی شود، نمی توان آن را تنها دلیل دانست. باکتری دیگری به نام استرپتوکوک پیوژنز (GAS) نیز می تواند عامل TSS باشد. این سندروم گاهی اوقات، سندروم شوک سمی استرپتوکوک یا شوک شبه سمی (TSLS) نامیده می شود. این باکتری می تواند از طریق زخم پوستی یا باکتری رشد یافته در گلو وارد بدن شده و در بافت های عمیق و جریان خون پخش شود. به مرور زمان می تواند به TSS منجر شود.
علائم و روش های درمان TSLS، تقریباً مشابه TSS است. با این حال TSLS به استفاده از تامپون ارتباطی ندارد. سایر سویه های استرپتوکوک با شوک سمی در ارتباط است. اگرچه این وضعیت نادر است. علاوه بر این بروز TSS در عفونت های پس از جراحی، سوختگی ها، موارد بستن بینی بعد از خون دماغ شدن و حتی سوندهای دیالیز نیز شناخته شده است.
یکی از عواملی که ممکن است اگر به موقع درمان نشود موجب سندرم شوک سمی شود، گلودرد استرپتوکوکی است.
سندروم شوک سمی و کاپ قاعدگی (تامپون)
دانشمندان مطمئن نیستند که چرا استفاده از کاپ قاعدگی گاهی منجر به این وضعیت می شود. برخی بر این باورند که کاپ قاعدگی که به مدت طولانی در محل قرار بگیرد، باکتری را به خود جذب می کند. دیگر دلیل ممکن این است که الیاف کاپ قاعدگی واژن را خراشیده و منافذی ایجاد می کنند که باکتری ها از آنها وارد جریان خون می شوند. کاپ قاعدگی در طول زمان تغییرات بسیاری پیدا کرده اند و مشخص نیست که نوع خاصی از تامپون یا اپلیکاتور تامپون می تواند منجر به سندروم شوک سمی شود یا خیر. اگر احساس می کنید که یک نوع خاص از کاپ قاعدگی در واژن ایجاد حساسیت کرده و یا آن را می خراشد، بهتر است به فکر استفاده از نوع و برند دیگری از تامپون باشید.
TSS همیشه یک بیماری نادر شناخته شده است اما طی دهه های اخیر مواردآن به صورت چشم گیری کاهش یافته است. یک منبع معتبر بررسی کرده است که در سال ۱۹۸۰ از میان صد هزار جوان در سن قاعدگی که از تامپون با جذب بالا استفاده می کرده اند، حدود ۱۴ مورد TSS وجود داشته است. در حال حاضر این آمار به ۴ نفر یا کمتر در صد هزار نفر رسیده است.
عوامل خطر سندروم شوک سمی
عوامل خطر برای این بیماری شامل سوختگی پوست، عفونت پوست یا جراحی می شود. دیگر موارد خطر عبارتند از:
- زایمان
- استفاده از دیافراگم یا اسفنج واژینال برای جلوگیری از بارداری
- یک زخم باز روی پوست
- استفاده از تامپون سوپر جاذب
- بستن بینی
- سیستم ایمنی تضعیف شده
- تشخیص اخیر آنفولانزا
نوزادان و سالمندان بیشتر در معرض خطر ابتلا به GAS هستند. امکان ابتلا به سندروم شوک شبه سمی نیز در این افراد بیشتر است. خطر ابتلا در صورت داشتن موارد زیر افزایش پیدا می کند:
- دیابت
- سوء مصرف الکل
- آبله مرغان
- تحت عمل جراحی قرار گرفتن
لذا هنگام مراجه به پزشک، ابتلا به این بیماریها یا داشتن سابقه عمل جراحی را مطرح نمایید.

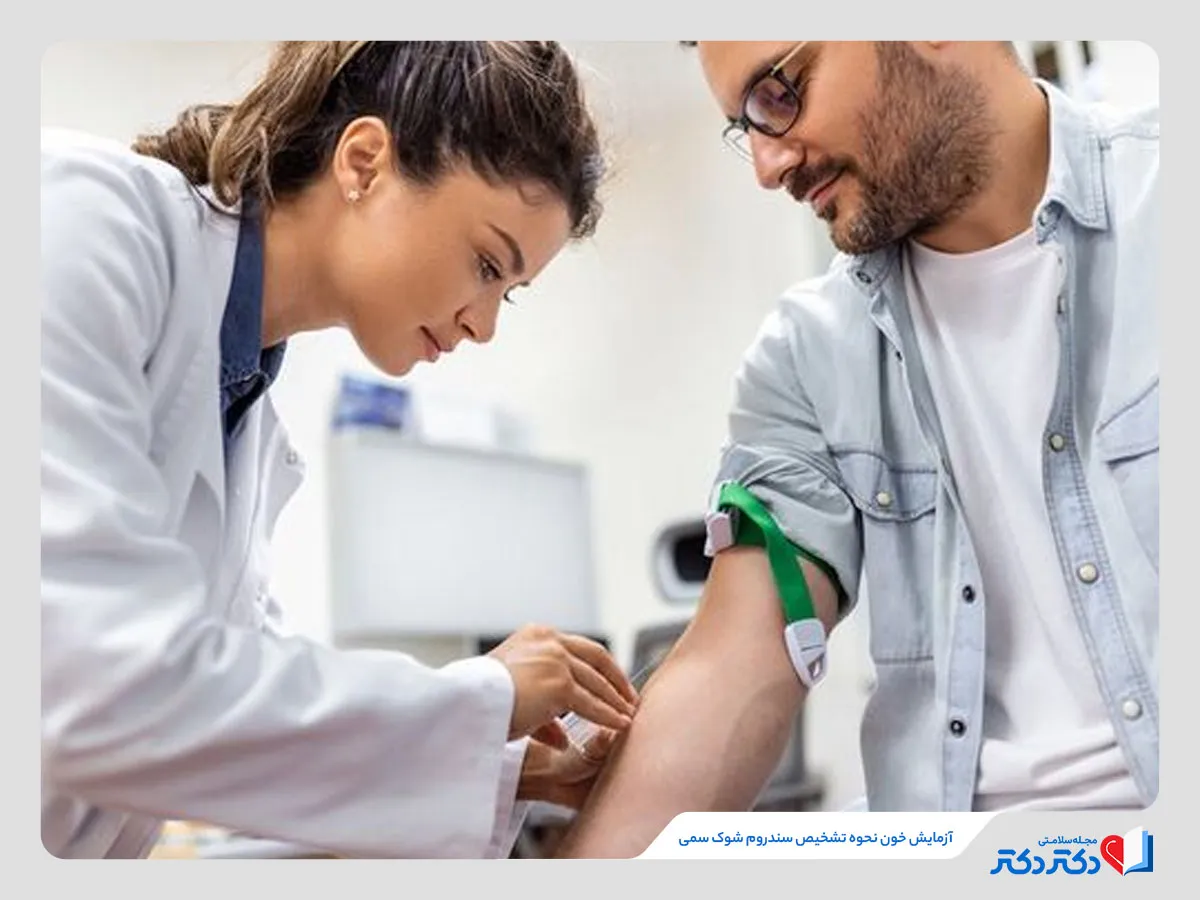
تشخیص سندروم شوک سمی
پزشک ممکن است با معاینه جسمی و دیدن نشانه ها، سندروم شوک سمی را در شما تشخیص دهد. تشخیص می تواند از طریق موارد زیر انجام شود:
- آزمایش خون یا آزمایش ادرار برای بررسی باکتری ها
- آزمایش خون برای بررسی عملکرد کبد و کلیه
- آزمایش شمارش کامل خون (CBC) برای شمارش گلبول های سفید یا کاهش پلاکت ها
- گرفتن سواب از سلول های دهانه رحم، واژن یا گلو
- بررسی نمونه های باکتری عامل TSS
- مطالعه انعقادی برای ارزیابی توانایی لخته شدن خون
با مشاهده عوامل مذکور، پزشک به داشتن شوک سمی اطلاع یافته و برای بررسی این فرضیه ، به معاینات و آزمایش های تخصصی دیگر میپردازد.
روش های درمان سندروم شوک سمی
TSS یک وضعیت اورژانسی است. بسیاری از افراد با این شرایط باید برای چندین روز در بخش مراقبت های ویژه بستری شوند تا پزشکان بتوانند از نزدیک آنها را زیر نظر داشته باشند.
پزشک احتمالاً هیدراتاسیون داخل وریدی (IV) آب، اکترولیت و گلوکز (کریستالوئیدها) را تجویز می کند. این کار به مقابله با عفونت باکتریایی و کم آبی بدن کمک می کند. این به شما کمک می کند که در ابتدا TSS را کنترل کنید.
پس از آن پزشک احتمالاً آنتی بیوتیک هایی را تجویز می کند که برای مورد خاص شما مناسب هستند. آنتی بیوتیک ها برای درمان عفونت GAS یا TSS برای دوره ۷ تا ۱۴ روزه تجویز می شوند. دیگر روش های درمان عبارتند از:
- دارو برای تثبیت فشار خون
- تزریق گاما گلوبولین برای سرکوب التهاب و تقویت سیستم ایمنی بدن
- جراحی دبدیدمان (حذف بافت عمیق عفونی)
دیگر روش های درمان سندروم شوک سمی بسته به علت زمینه ای متفاوت است:
اگر اسفنج یا تامپون واژینال منجر به شوک سمی شود، پزشک در صورت نیاز این جسم خارجی را از بدن شما بیرون می آورد.
اگر یک جراحت یا بخیه منجر به سندروم شوک سمی شود، پزشک ممکن است برای پاکسازی هر نوع عفونت، خون یا ترشحات را از زخم بیرون بکشد.
عوارض سندروم شوک سمی
سندروم شوک سمی یک بیماری تهدید کننده و مرگ بار است. در برخی موارد TSS می تواند اندام های اصلی بدن را درگیر کند. در صورت عدم درمان، عوارض مرتبط با این بیماری عبارتند از:
- نارسایی کبد
- نارسایی کلیه
- نارسایی قلب
- انعقاد خون، که با علائمی مانند کبودی، خونریزی آسان یا طولانی مدت، بثورات موضعی، خون در ادرار یا خون در مدفوع یا خونریزی لثه ظاهر می شود.
علائم نارسایی کبد عبارتند از:
- زردی پوست و چشم ها (یرقان)
- درد بالای شکم
- مشکل تمرکز
- حالت تهوع
- استفراغ
- گیجی
- تیرگی ادرار
- خواب آلودگی
علائم نارسایی کلیه عبارتند از:
- خستگی
- ضعف
- حالت تهوع و استفراغ
- گرفتگی عضلات
- سکسکه
- خارش مداوم
- تنگی نفس
- فشار خون بالا
- مشکلات خواب
- تورم در پا و قوزک ها
- مشکلات ادرار
علائم نارسایی قلب عبارتند از:
- تپش قلب
- درد قفسه سینه
- خس خس سینه
- سرفه
- کاهش اشتها
- ناتوانی در تمرکز
- خستگی
- ضعف
- ورم پا و ساق پا
- تنگی نفس
علائم انعقاد خون عبارتند از:
- تپش قلب نامنظم
- درد قفسه سینه
- تنفس سریع و کم عمق
- اضطراب
- مردمک های گشاد شده
با آگاهی از علائم بیماریهای مختلف، میتوان تصمیم درمانی درستی برای سندروم شوک سمی گرفت.
چگونه از سندروم شوک سمی پیشگیری کنیم؟
رعایت موارد احتیاط مشخص می تواند خطر ابتلا به شوک سمی را کاهش دهد. این موارد عبارتند از:
- تعویض تامپون هر ۴ تا ۸ ساعت
- استفاده از تامپون با جذب پایین یا نوار بهداشتی در طول دوران قاعدگی
- استفاده از کاپ قاعدگی سیلیکونی قابل استفاده مجدد و شستن دست ها هنگام تعویض آن
- استفاده از نوار بهداشتی در روزهای قاعدگی که خونریزی کمی دارید.
- شستن مرتب دست ها برای از بین بردن باکتری ها
- تمیز نگه داشتن بریدگی ها و بخیه ها و تعویض مرتب پانسمان
در صورت داشتن سابقه سندروم شوک سمی، از تامپون استفاده نکنید. چرا که این وضعیت ممکن است دوباره پیش بیاید.

چشم انداز سندروم شوک سمی
چشمانداز سندروم شوک سمی (TSS) به عوامل مختلفی بستگی دارد، از جمله زمان تشخیص، شدت بیماری و درمانهای انجام شده. اگر TSS بهموقع شناسایی و درمان شود، 90 درصد بیماران بهبودی کامل خواهند داشت. آنتیبیوتیکها و درمانهای حمایتی برای جبران مایعات و پشتیبانی از عملکردهای حیاتی بدن ضروری هستند. با این حال، در مواردی که درمان به تأخیر بیفتد یا بیماری به شدت پیشرفت کند، ممکن است عوارض جدی ایجاد شود. این عوارض شامل نارسایی اندامها، عفونتهای سیستمیک، و حتی مرگ هستند. بنابراین، آگاهی و توجه به علائم اولیه TSS و مراجعه به پزشک بهموقع بسیار حائز اهمیت است.
برای یافتن بهترین متخصصان در زمینه عفونتهای باکتریایی و مدیریت سندروم شوک سمی، میتوانید به سایت دکتر دکتر مراجعه کنید. این وبسایت به شما کمک میکند تا با پزشکان مجرب و متخصص در این زمینه ارتباط برقرار کنید و خدمات لازم را دریافت نمایید. پیشرفت علم پزشکی و درمانهای نوین میتواند چشمانداز مثبت و بهبودی را برای بیماران مبتلا به TSS فراهم آورد.
منبع:
ncbi.nlm.nih.gov