آبله میمون چیست؛ علائم، راه انتقال، پیشگیری و درمان
آبله میمون یک بیماری مشترک بین انسان و حیوان با علائمی شبیه به بیماری آبله در گذشته است؛ اگرچه، این علائم از نظر بالینی خفیفتر از بیماری آبله هستند. با ریشهکن شدن آبله در سال 1980 و متعاقباً توقف واکسناسیون آبله، آبله میمون به عنوان مهمترین ارتوپوکسویروس برای سلامت عمومی ظاهر شده است. آبله میمون عمدتاً در مرکز و غرب آفریقا، اغلب در جنگلهای بارانی استوایی رخ میدهد اما به طور فزایندهای در نواحی شهری نیز شیوع پیدا کرده است. میزبانهای حیوانی شامل طیف وسیعی از جوندگان و پستانداران غیرانسانی هستند.
پاتوژن آبله: میمون یک ویروس DNA دو رشتهای در لفاب است که به نوع ارتوپوکسویروس از خانوادهی پاکس ویریده تعلق دارد. دو کلاد ژنتیکی مجزا برای ویروس آبله میمون وجود دارد – کلاد آفریقای مرکزی (حوزه رودخانهی کنگو) و کلاد غرب آفریقا. کلاد حوزهی رودخانهی کنگو از گذشته تاکنون منجر به بیماری شدیدتری شده است و میزان سرایت بالاتری دارد. تقسیم جغرافیایی بین این دو کلاد تاکنون در کامرون بوده است – تنها کشوری که هر دو کلاد ویروس در آن دیده شده است.
میزبان طبیعی ویروس آبله میمون
گونههای حیوانی متعددی مستعد بیماری آبله میمون هستند. این گونهها شامل سنجابهای طنابی، سنجابهای درختی، موشهای صحرایی گامبیایی، موش زمستان خواب، پستانداران غیرانسانی و سایر گونهها هستند. هنوز در مورد تاریخچهی طبیعی آبله میمون اطلاعات دقیقی وجود ندارد و برای شناسایی منشأ اصلی و نحوهی گردش این ویروس در طبیعت به مطالعات بیشتری نیاز است.
شیوع آبله میمون چگونه است
آبله میمون با میزبان انسانی برای اولین بار در سال 1970 در جمهوری دموکراتیک کنگو در یک پسر 9 ساله اهل منطقهای که آبله در آن در سال 1968 از بین رفته بود، شناسایی شد. از آن زمان تاکنون، اکثر موارد از نواحی روستایی و جنگلهای بارانی حوزهی رودخانهی کنگو، به خصوص در جمهوری دموکراتیک کنگو گزارش شدهاند و موارد انسانی گزارش شده از غرب و مرکز آفریقا افزایش یافته است.
از سال 1970 تاکنون، موارد انسانی ابتلا به آبله میمون در 11 کشور آفریقایی گزارش شدهاند – بنین، کامرون، جمهوری آفریقای مرکزی، جمهوری دموکراتیک کنگو، گابن، ساحل عاج، لیبریا، نیجریه، جمهوری کنگو، سیرالئون. دلیل اصلی آبله میمون هنوز مشخص نیست. به عنوان مثال، در سال 1996-1997، شیوع این بیماری در جمهوری دموکراتیک کنگو با نرخ پایین مرگ و میر و نرخ حملهی بالاتر از حد معمول گزارش شد. شیوع همزمان آبله مرغان (ناشی از ویروس آبله مرغان که ارتوپوکسویروس نیست) و آبله میمون گزارش شد که میتواند تغییرات واقعی یا ظاهری در دینامیک انتقال در این مورد را توضیح دهد.
از سال 2017 تاکنون، نیجریه با بیش از 500 مورد مشکوک و بیش از 200 مورد تایید شده و نرخ مرگ و میر تقریباً 3 درصدی، بیشترین شیوع را داشته است. گزارش موارد ابتلا تا به امروز ادامه داشته است. آبله میمون، بیماری است که از نظر سلامت جهانی اهمیت دارد زیرا نه فقط کشورهای غرب و مرکز آفریقا بلکه تمام جهان را تحت تاثیر قرار میدهد. در سال 2003، اولین شیوع آبله میمون خارج از آفریقا در ایالات متحده آمریکا در اثر تماس با سگهای آلوده چمنزار رخ داد.
این سگها با موشهای گامبیایی و موشهای زمستان خوابی که از غنا وارد کشور شده بودند، یکجا زندگی میکردند. این شیوع منجر به بیش از 70 مورد آبله میمون در آمریکا شد. آبله میمون در مسافران نیجریه به اسرائیل در سپتامبر سال 2018، به انگلستان در سپتامبر سال 2018، دسامبر سال 2019، می سال 2021 و می سال 2022، به سنگاپور در می سال 2019 و به ایالات متحده آمریکا رد جولای و نوامبر سال 2021 گزارش شده است.
در می سال 2022، چندین مورد آبله میمون در چندین کشور غیربومی شناسایی شد. مطالعات در حال حاضر به منظور درک همهگیری، منشأ عفونت و الگوی انتقال در حال انجام است.
انتقال آبله میمون چگونه است
انتقال از حیوان به انسان (بیماری مشترک بین انسان و حیوان) میتواند از طریق تماس نزدیک با خون، مایعات بدن یا زخمهای پوستی حیوان الوده صورت گرد. در آفریقا، شواهد و مدارکی مبنی بر وجود عفونت ویروس آبله میمون در بسیاری از حویانات از قبیل سنجاب طنابی، سنجاب درختی، موشهای صحرایی گامبیایی، موشهای زمستان خواب، انواع مختلف میمونها و گونههای دیگر پیدا شده است. منشأ اصلی آبله میمون هنوز شناسایی نشده است؛ با این وجود، جوندگان بیشترین احتمال را دارند.
خوردن گوشت به اندازه کافی نپخته و سایر محصولات حیوانی آلوده نیز یک فاکتور ریسک محسوب میشود. افرادی که در نزدیکی نواحی جنگلی زندگی میکنند، تماس غیرمستقیم یا سطح پایین با حیوانات آلوده دارند. انتقال انسان به انسان میتواند از تماس نزدیک با قطرات تنفسی، زخمهای پوستی فرد الوده یا اشیای به تازگی آلوده شده ایجاد شود. انتقال از طریق قطرات تنفسی معمولاً در اثر تماس مستقیم طولانیمدت صورت میگیرد؛ در نتیجه، کارکنان بهداشت، اعضای خانواده و سایر افراد که در تماس نزدیک با موارد فعال هستند را در معرض خطر قرار میدهد.
با این وجود، طولانیترین زنجیرهی انتقال مستند در یک جامعه از شش به نه مورد انتقال فرد به فردمتوالی رسیده است. این آمار ممکن است نشاندهندهی کاهش ایمنی در تمام جوامع به دلیل توقف واکسیناسیون آبله است. انتقال همچنین ممکن است از طریق جفت از مادر به جنین (که منجر به آبله میمون مادرزادی میشود) یا در اثر تماس نزدیک در حین زایمان یا بعد از ان صورت گیرد. در حالی که تماس فیزیکی نزدیک اصلیترین عامل شناخته شده برای انتقال آبله میمون به شمار میرود، مشخص نیست که آیا آبله میمون میتواند از طریق راههای انتقال جنسی منتقل شود یا خیر. به مطالعات بیشتری برای درک این موضوع نیاز است.
علائم و نشانههای آبله میمون
دورهی نهفتهی آبله میمون (فاصله از عفونت تا ظاهر شدن علائم) معمولاً از 6 تا 13 روز است اما میتواند بین 5 تا 21 روز هم باشد.
این عفونت را میتوان به دو دوره نقسیم کرد:
- دوره تهاجم بیماری :(بین 0 تا 5 روز طول میکشد) که با تب، سردرد شدید، لنفادنوپاتی (تورم غدد لنفاوی)، کمردرد، میالژی (درد عضلانی) و ضعف شدید (کمبود انرژی) مشخص میشود. لنفادنوپاتی یکی از ویژگیهای متمایز آبله میمون در مقایسه با بیماریهای دیگری است که ممکن است در ابتدا علائم مشابهی داشته باشند (آبله مرغان، سرخک، آبله).
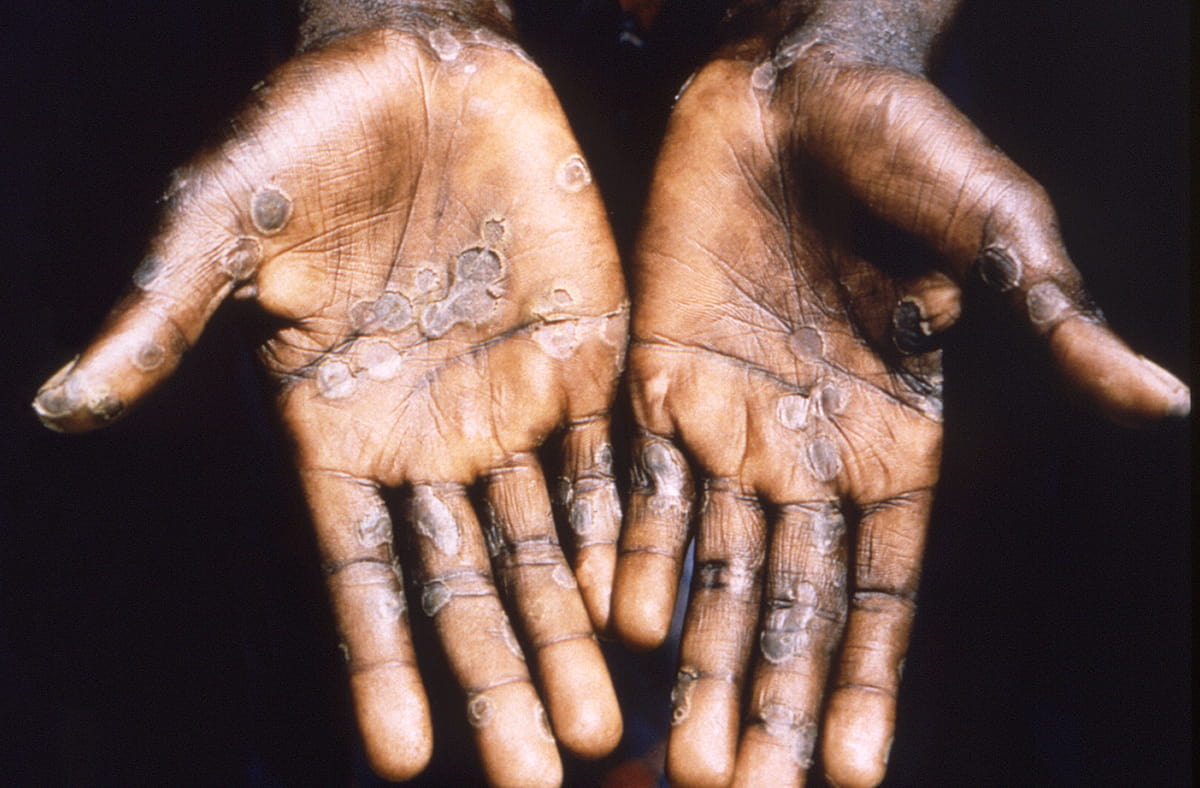
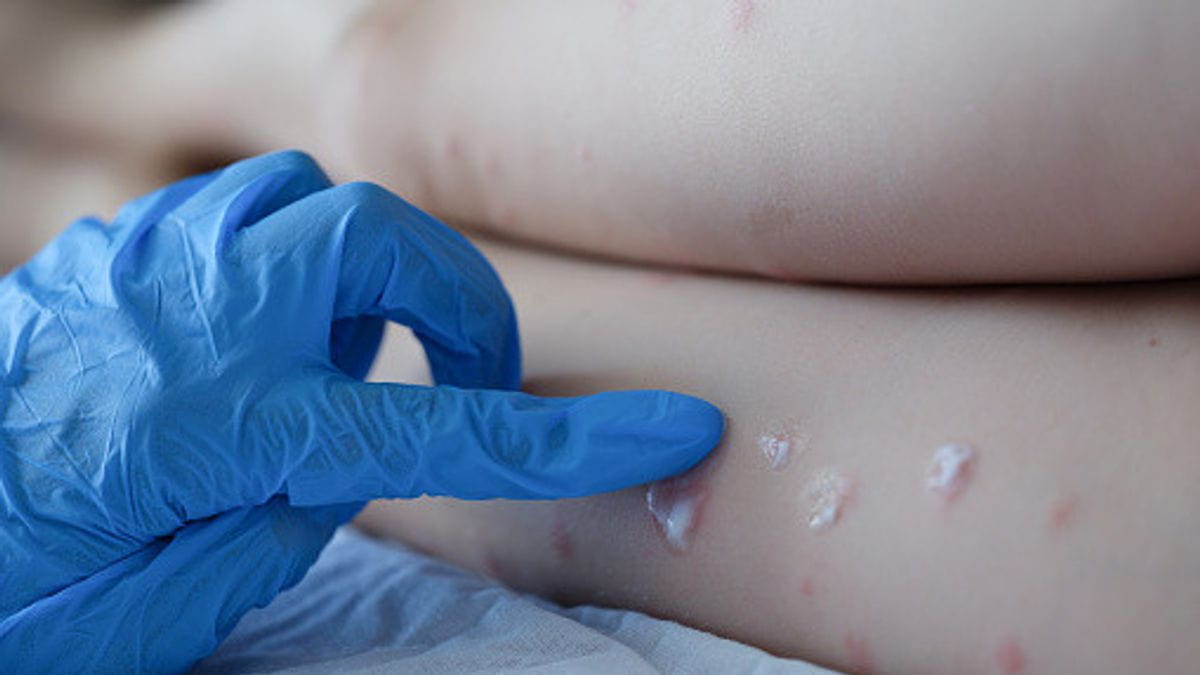
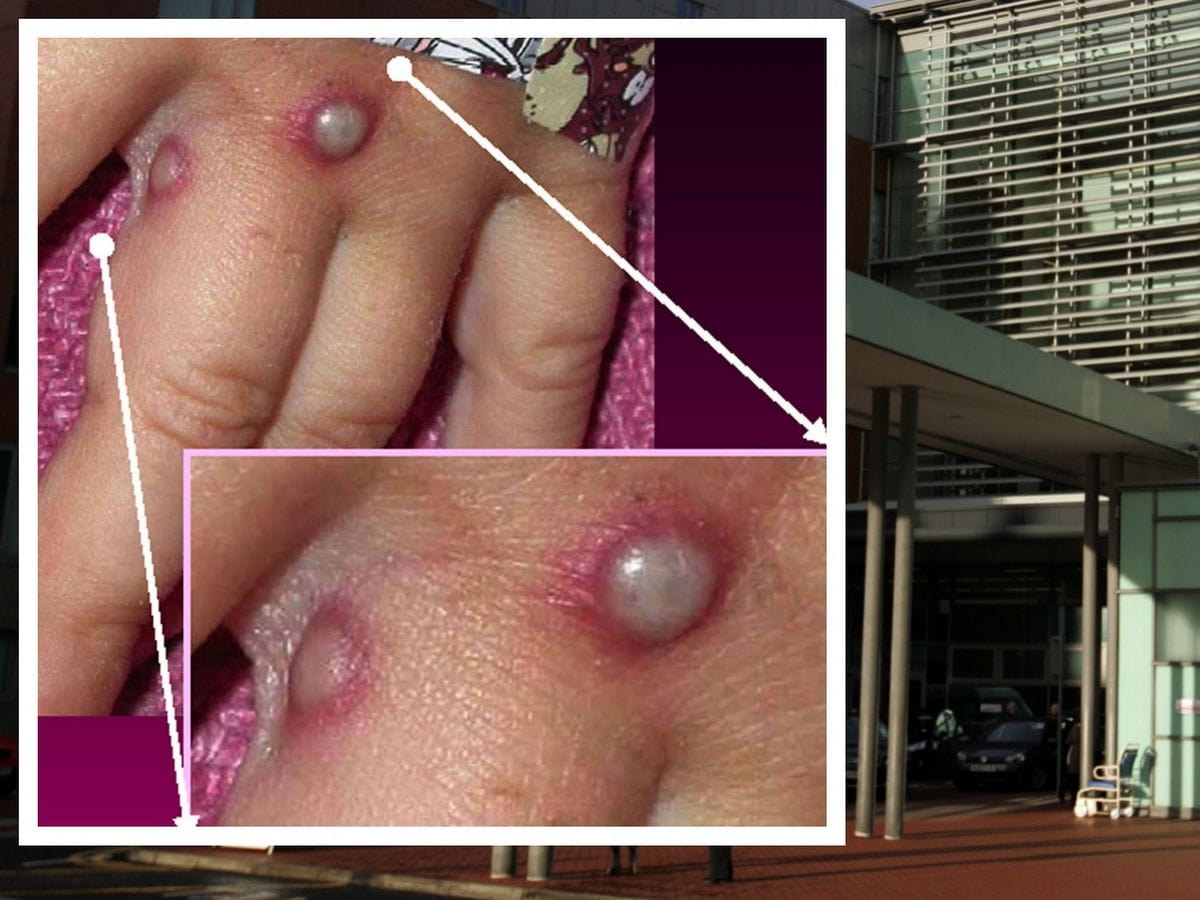
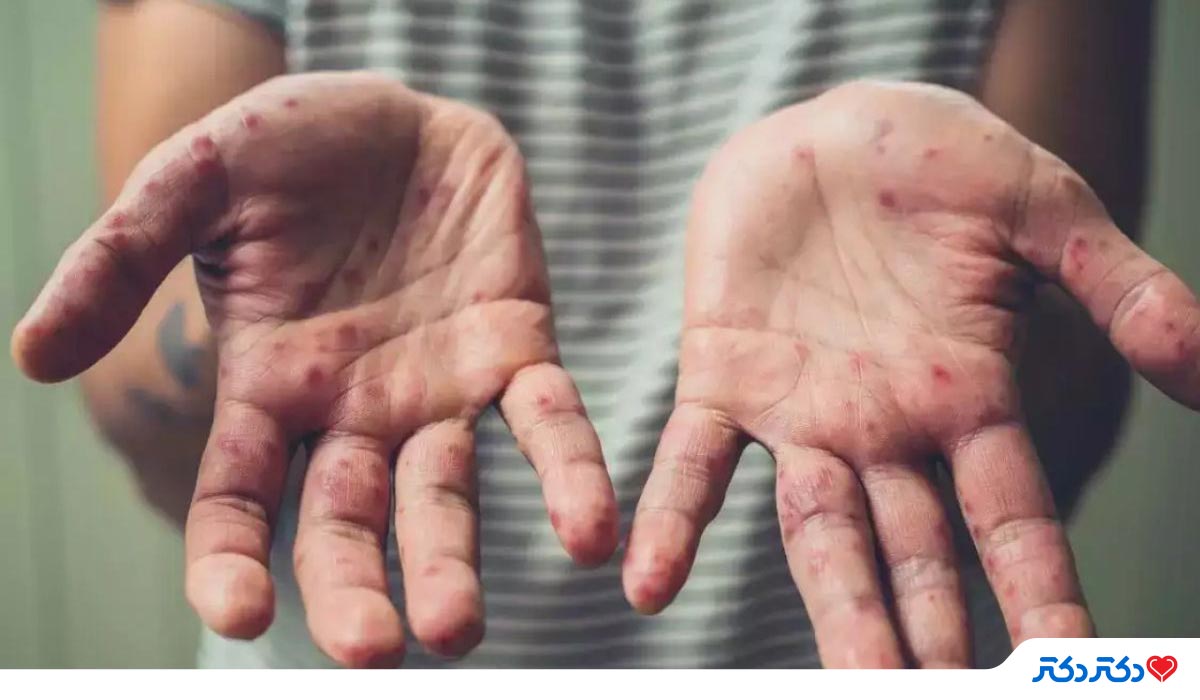
- جوش پوست : معمولاً که یک تا سه روز بعد از ظهور تب شروع میشود. راش پوستی بیشتر بر روی صورت و اندامها تمرکز دارد تا بدن. این جوشها بر روی صورت (95 درصد موارد) و کف دستها و پاها (75 درصد موارد) تاثیر میگذارند. آنها همچنین غشای مخاطی دهان (در 70 درصد موارد)، دستگاه تناسلی (30 درصد موارد) و ملتحمه (20 درصد موارد) و همچنین قرنیه را تحت تأثیر قرار میدهند. راش پوستی به ترتیب از لکه (ضایعاتی با پایه صاف) به جوشهای نوک تیز (ضایعات کمی برجستهی سفت)، تاولچه (ضایعاتی پر از مایع شفاف)، تاول چرکی (ضایعاتی پر از مایع زرد رنگ) و دلمه که خشک میشود و میافتد، تغییر میکند.تعداد این راشهای پوستی ممکن است از چند مورد تا چند هزارتا باشد. در موارد شدید، این راشهای پوستی تا زمانی که بخش وسیعی از پوست را دربرگیرند، با هم ترکیب میشوند.
آبله میمون معمولاً یک بیماری خود محدود است که علائم آن از دو هفته تا چهار هفته طول میکشند. موارد شدید بیماری بیشتر در میان کودکان رخ میدهند و به میزان قرار گرفتن در معرض ویروس، وضعیت سلامتی بیمار و ماهیت عوارض مرتبط هستند. نقص سیستم ایمنی نیز ممکن است پیامدهای بدی داشته باشد. اگرچه واکسیناسیون در برابر آبله در گذشته موثر بوده است اما امروزه، افراد جوانتر از 40 تا 50 سال به دلیل توقف کمپینهای واکسیناسیون آبله در سراسر جهان بعد از ریشهکن شدن بیماری، بیشتر در معرض ابتلا به آبله میمون قرار دارند.
عوارض آبله میمون میتواند شامل عفونتهای ثانویه، برنکوپنومونی، سپسیس، آنسفالیت و عفونت قرنیه با از دست دادن بینایی بعد از آن باشد. میزان بروز عفونت بدون علامت مشخص نیست. نرخ مرگ و میر ناشی از آبله میمون در طول تاریخ از صفر تا 11 درصد جمعیت بوده و این میزان در میان جوانان و کودکان بیشتر است. در سالهای اخیر، نرخ مرگ و میر بین 3 تا 6 درصد بوده است.
تشخیص آبله میمون
تشخیص افتراقی بالینی که باید در نظر گرفته شود شامل سایر بیماریهای راش مانند آبله مرغان، سرخک، عفونتهای پوستی باکتریایی، گال، سیفلیس و آلرژیهای مرتبط با دارو است. لنفادنوپاتی در مرحله پرودرومال بیماری میتواند یک ویژگی بالینی برای تشخیص آبله میمون از آبله مرغان یا آبله مرغان باشد. در صورت مشکوک بودن به آبله میمون، کارکنان بهداشت باید یک نمونه مناسب از بیمار بگیرند و آن را با رعایت دستورالعملها به یک آزمایشگاه مجهز منتقل کنند.
تایید آبله میمون به نوع و کیفیت نمونه گرفته شده و نوع تست آزمایشگاهی بستگی دارد. بنابراین، نمونهها باید مطابق با الزامات ملی و بین المللی بستهبندی و ارسال شوند. واکنش زنجیرهای پلیمراز (PCR) با توجه به دقت و حساسیت آن، بهترین آزمایش آزمایشگاهی است. برای این منظور، نمونههای تشخیصی بهینه برای آبله میمون از ضایعات پوستی مانند مایع وزیکولها و پوستچرکها و پوستههای خشک تهیه گرفته میشود. در صورت امکان، بیوپسی نیز یک گزینه است.
نمونههای گرفته شده باید در یک لوله خشک و استریل (بدون محیط انتقال ویروس) و سرد نگهداری شوند. آزمایشهای خون PCR معمولاً به دلیل مدت کوتاه ویرمیا نسبت به زمان جمعآوری نمونه پس از شروع علائم، قطعی نیست و نباید به طور معمول از بیماران جمعآوری شود.
از آنجایی که ارتوپوکسویروسها از نقطه نظر سرولوژیکی یا سرمشناسی دارای واکنش متقاطع هستند، روشهای تشخیص آنتی ژن و آنتی بادی نمیتوانند تایید آبله میمون را ارائه دهند. بنابراین، روشهای تشخیص آنتی ژن و سرمشناسی برای برای تشخیص یا بررسی موردی در مواردی که منابع محدود هستند توصیه نمیشوند.
علاوه بر این، واکسیناسیون تازه یا قدیمی با یک واکسن مبتنی بر واکسینیا (به عنوان مثال، هر فردی که قبل از ریشهکن شدن آبله واکسینه شده باشد یا به تازگی به دلیل ریسک بالا واکسینه شده باید؛ مانند پرسنل آزمایشگاه ارتوپاکسویروس) ممکن است موجب نتیجه مثبت کاذب شود.
برای تفسیر نتایج آزمایش، مهم است که اطلاعات بیمار همراه با نمونهها ارائه شود: 1) تاریخ شروع تب، 2) تاریخ بروز بثورات پوستی، 3) تاریخ جمع آوری نمونه، 4) وضعیت فعلی بیمار (مرحله راش) و 5) سن بیمار.
درمان آبله میمون
مراقبت بالینی برای آبله میمون باید به طور کامل به مظنور تسکین علائم، مدیریت عوارض جانبی و پیشگیری از عوارض طولانی مدت بهینه شده باشند. برای حفظ تغذیهی بیماران باید به آنها مایعات و غذا به مقدار کافی داده شود.
عفونتهای باکتریایی ثانویه نیز باید در صورت مشاهده درمان شوند. یک عامل ضدویروسی به نام تکوویریمات که برای آبله ساخته شده بود توسط انجمن پزشکی اروپا (EMA) بر اساس دادههای مطالعات در فاز حیوانی و انسانی در سال 2022 برای آبله میمون نیز مجوز گرفت.اما همچنان به طور گسترده در دسترس نیست. تکوویریمات اگر برای مراقبت از بیمار مورد استفاده قرار گیرد، باید به طور ایده آل در یک محیط با نظارت دقیق بالینی و به منظور جمع آوری داده برای تحقیقات بیشتر استفاده شود.
واکسیناسیون علیه آبله میمون
مطالعات شهودی نشان دادند که واکسیناسیون علیه آبله تا حدود 85 درصد در پیشگیری از بیماری موثر است. بنابراین، واکسینه شدن در برابر آبله ممکن است به بیماری خفیفتر منجر شود. شواهدی مبنی بر واکسیناسیون قبلی به صورت جای زخم بر روی بازوی دست قابل مشاهده است.
در حال حاضر، واکسنهای نسل اول آبله دیگر در دسترس عموم نیستند. برخی از پرسنل آزمایشگاهی یا کارکنان بهداشت ممکن است به تازگی واکسن آبله دریافت کرده باشند تا از آنها در برابر مواجه با ارتوپوکسویروس در محیط کار محافظت کند. یک واکسن جدیدتر بر اساس یک ویروس واکسینیا ضعیف شده اصلاح شده (سویه آنکارا) برای پیشگیری از آبله میمون در سال 2019 تأیید شد.
این واکسن در دو دوز تزریق میشود که در دسترس بودن آن محدود است. واکسنهای آبله و آبله میمون در فرمولبندیهای مبتنی بر ویروس واکسینیا به دلیل حفاظت تقاطعی برای پاسخ ایمنی به ارتوپاکسویروسها ایجاد میشوند.
پیشگیری از آبله میمون
افزایش آگاهی در مورد فاکتورهای خطر و آموزش عموم مردم در مورد اقداماتی که میتوانند به منظور کاهش قرار گرفتن در معرض ویروس انجام دهند، استراتژی اصلی پیشگیری از آبله میمون است. مطالعات علمی اکنون به منظور ارزیابی امکانسنجی و مناسب بودن واکسیناسیون برای پیشگیری و کنترل بیماری آبله میمون در حال انجام است. برخی از کشورها سیاستهایی را برای ارائه واکسن به افرادی که بیشتر در معرض ابتلا هستند، مانند پرسنل آزمایشگاهی، تیمهای واکنش سریع و کارکنان بهداشت توسعه دادهاند یا در حال توسعه این سیاستها هستند.
کاهش انتقال از انسان به انسان
مراقبت و شناسایی موارد ابتلا جدید برای مهار شیوع بسیار حیاتی است. در طول شیوع آبله میمون در انسان، تماس نزدیک با فرد آلوده مهمترین فاکتور خطر برای عفونت ویروس آبله میمون است. کارکنان بهداشت و اعضای خانواده در معرض خطر بیشتری برای ابتلا هستند. کارکنان بهداشتی که از افراد مشکوک یا تایید شده مبتلا به آبله میمون مراقبت میکنند، یا نمونههای آنها را جابجا میکنند، باید اقدامات احتیاطی استاندارد کنترل عفونت را اجرا کنند. در صورت امکان، افرادی که قبلا علیه این بیماری واکسینه شدهاند باید برای مراقبت از افراد بیمار انتخاب شوند.
نمونههای گرفته شده از انسانها یا حیوانات مشکوک به ابتلا به عفونت ویروسی آبله میمون باید توسط کارکنان آموزش دیدهای که در آزمایشگاههای مجهز کار میکنند، نگهداری شوند. نمونههای بیماران باید مطابق با دستورالعملهای سازمان بهداشت جهانی برای حمل و نقل مواد عفونی با بستهبندی سهگانه برای حمل و نقل آماده شوند.
شناسایی مواردی از ابتلا به خوشههایی از آبله میمون در ماه می سال 2022 در چندین کشور غیربومی بدون ارتباط مستقیم سفر به کشورهای بومی این ویروس، غیرمعمول است. بررسیهای بیشتری برای تعیین و شناسایی منشا اصلی عفونت و محدود کردن گسترش و شیوع آن در حال انجام است. چنانکه منشا اصلی شیوع این بیماری در حال بررسی است، مهم است که تمام حالتهای احتمالی انتقال به منظور حفظ سلامت عمومی بررسی شوند.
کاهش خطر انتقال بین انسان و حیوان
با گذشت زمان، بیشتر عفونتهای انسانی از یک انتقال اولیه از حیوان به انسان نشائت میگیرند. از تماس محافظت نشده با حیوانات، به خصوص با حیوانات بیمار یا مرده، ازجمله گوشت، خون و سایر اندامهای آنها باید اجتناب شود. علاوه بر این، تمام مواد غذایی حاوی گوشت حیوانات باید قبل از مصرف به طور کامل پخته شوند.
پیشگیری از آبله میمون از طریق محدودیت بر تجارت حیوانات
برخی از کشورها قوانین و مقرراتی را وضع کردهاند که بر اساس آن واردات جوندگان و پستانداران غیرانسان محدود میشود. حیوانات اسیر که احتمال میرود به عفونت آبله میمون مبتلا شده باشند باید از سایر حیوانات جدا شده و بلافاصله در قرنطینه قرار داده شوند. هر حیوانی که ممکن است در تماس با حیوان آلوده قرار گرفته باشد نیز باید قرنطینه شود، اقدامات احتیاطی استاندارد برای او انجام شود و به مدت 30 روز تحت مراقبت و نظارت برای علائم آبله میمون قرار گیرد.
ارتباط آبله میمون با آبله
نمایش بالینی آبله میمون شبیه به آبله است، یک عفونت ویروسی اورتوپاکس که ریشهکن شده است. آبله راحتتر منتقل میشد و کشندهتر بود به طوری که حدود 30 درصد از بیمران مبتلا فوت میکردند. آخرین مورد ابتلا به آبله در سال 1977 رخ داد و در سال 1980 اعلام شد که آبله در نتیجهِ یک کمپین جهانی واکسیناسیون و مهار در سراسر جهان ریشهکن شده است.
بیش از 40 سال از زمانی که تمام کشورهای جهان واکسیناسیون معمول آبله بر اساس واکسن مبتنی بر واکسینیا را آغاز کردند، میگذرد. از آنجایی که واکسیناسیون در غرب و مرکز آفریقا در برابر آبله میمون نیز محافظت میکند، جمعیتهای واکسینه نشده در حال حاضر بیشتر مستعد ابتلا به آبله میمون هستند. در حالی که آبله دیگر به صورت طبیعی رخ نمیدهد، سازمان بهداشت جهانی همچنان در صورت بروز مجدد آن از طریق مکانیزمهای طبیعی، تصادف آزمایشگاهی یا شیوع عمدی هوشیار عمل میکند.
برای اطمینان از آمادگی جهانی در صورت شیوع مجدد آبله، واکسنهای جدیدتر، روشهای تشخیص و عوامل ضد ویروسی بروزتر در حال توسعه هستند. اینها ممکن است برای کنترل و پیشگیری از آبله میمون نیز موثر باشند.
واکنش سازمان بهداشت جهانی (WHO)
سازمان جهانی بهداشت از کشورهای عضو در زمینه نظارت، آمادگی و فعالیتهای واکنش به شیوع بیماری آبله میمون در کشورهای آسیب دیده حمایت میکند. اطلاعات بیشتر را میتوان در اینجا یافت.
نکات کلیدی در مورد آبله میمون
- آبله میمون از طریق ویروس آبله میمون، عضوی از نوع ارتوپوکسویروس در خانوادهی پاکس ویریده ایجاد میشود.
- آبله میمون یک بیماری مشترک بین حیوان و انسان است که عمدتاً در جنگلهای بارانی استوایی مرکز و غرب آفریقا رخ میدهد و گاهیاوقات نیز به نواحی دیگر منتقل میشود.
- آبله میمون معمولاً با علائم بالینی ازقبیل تب، راش و گرههای لنفی متورم همراه است و منجر به مشکلات پزشکی بسیار زیادی میشود.
- آبله میمون معمولاً یک بیماری خود محدود است که علائم آن ممکن است از دو هفته تا 4 هفته طول بکشند. موارد شدید نیز ممکن است رخ دهد. اخیراً نرخ مرگ و میر ناشی از این ویروس حدود 3-6 درصد بوده است.
- آبله میمون از طریق تماس نزدیک با انسان یا حیوان آلوده، یا با ناحیهی آلوده با ویروس منتقل میشود.
- ویروس آبله میمون از طریق تماس نزدیک با مایعات بدن، زخمها، قطرات تنفسی و مواد آلودهای ازقبیل تختخواب و ملافه از فردی به فرد دیگر منتقل میشود.
- علائم بالینی آبله میمون شبیه به آبله است؛ یک نوع عفونت ارتوپوکسویروس مرتبط که در سال 1980 در سراسر جهان ریشهکن شد. میزان سرایت آبله میمون در مقایسه با آبله کمتر است و علائم خفیفتری هم دارد.
- واکسنهای مورد استفاده در طول برنامهی ریشهکن کردن آبله برای حفاظت در برابر آبله میمون نیز بکار میروند. واکسنهای جدیدتری نیز ساخته شدهاند که از میان آنها، یک مورد برای پیشگیری از آبله میمون تایید شده است.
- داروی ضدویروسی ساخته شده به منظور درمان آبله، برای درمان آبله میمون نیز مجوز گرفته است.
لینک منبع : who