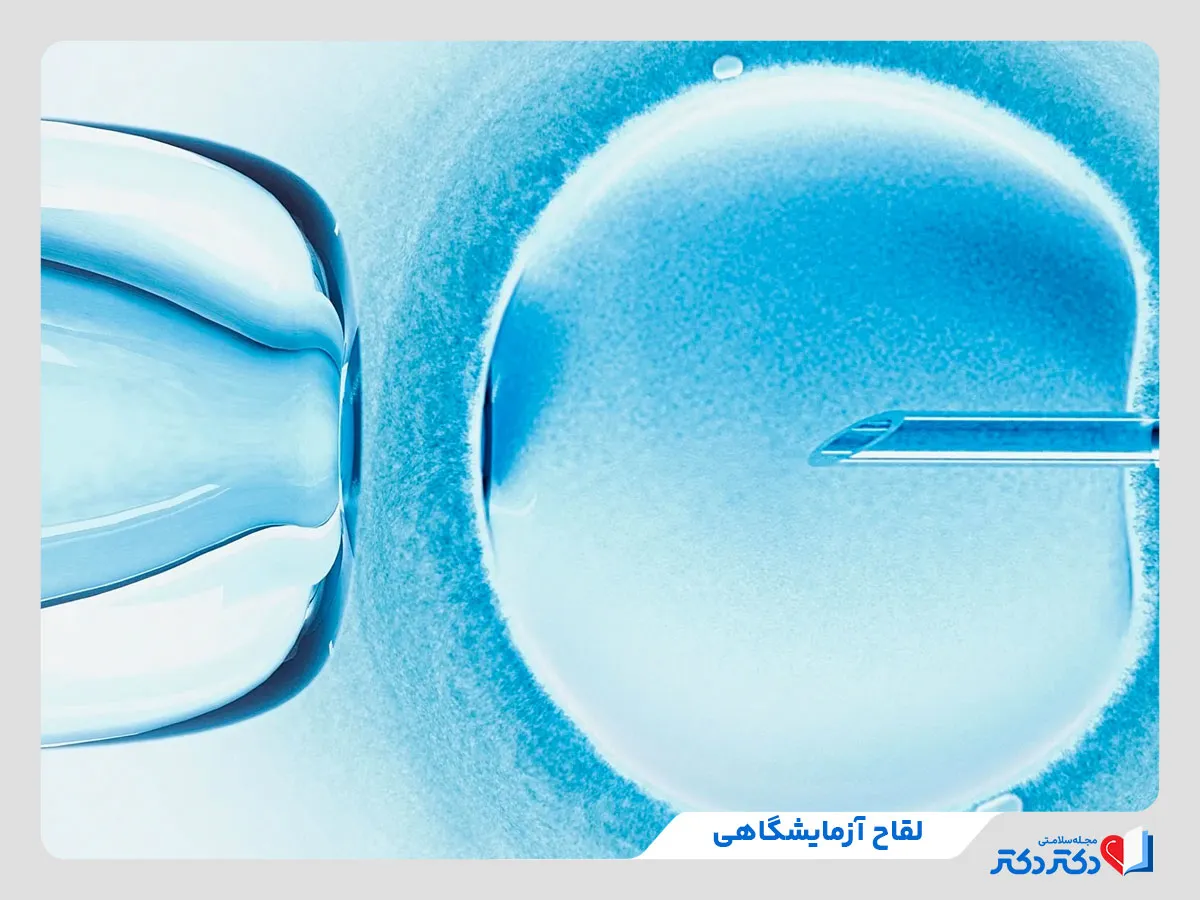
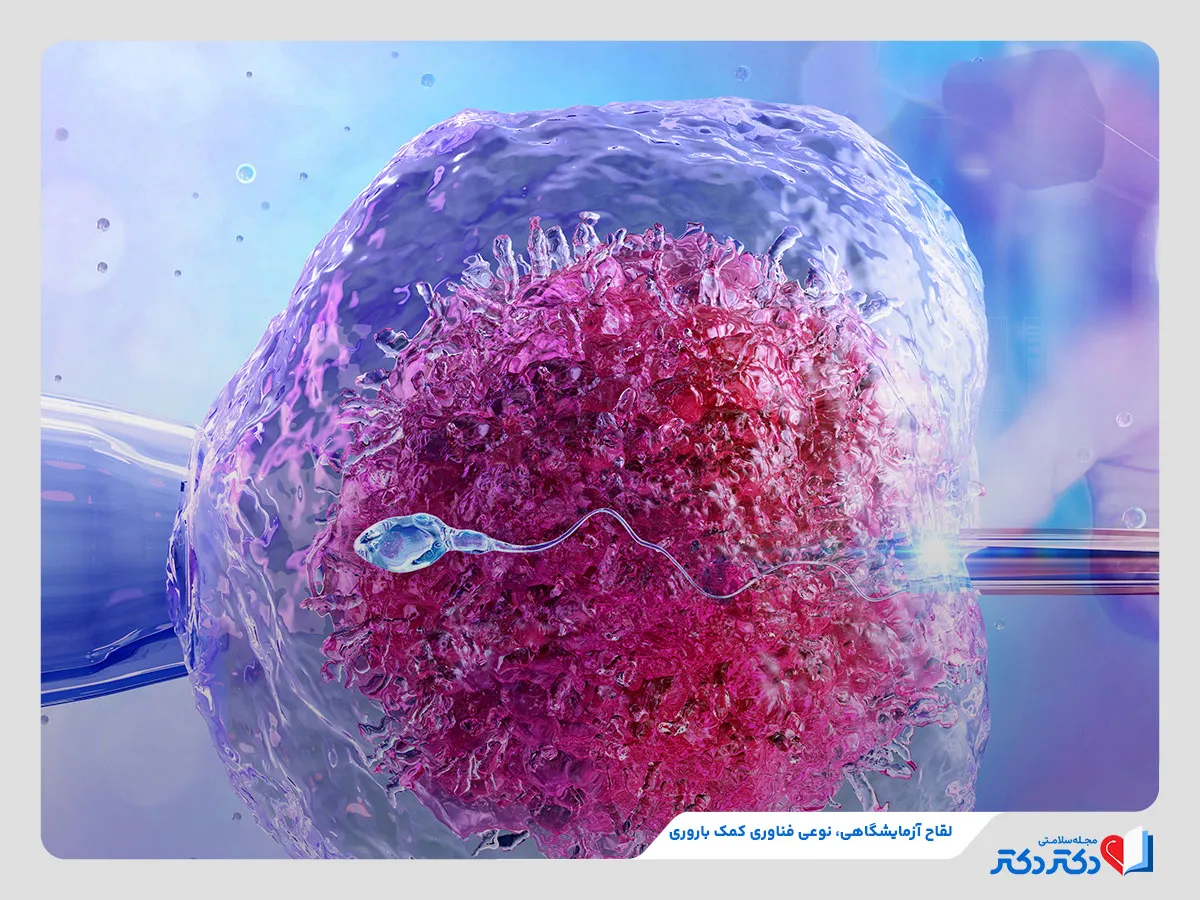
این روش نوعی درمان باروری است که در آن تخمکها با اسپرم خارج از بدن زوج در آزمایشگاه ترکیب میشوند. این روش درمانی ای وی اف (لقاح آزمایشگاهی) برای افرادی استفاده میشود که برای رسیدن به بارداری به کمک نیاز دارند. در طی IVF، تخمک از تخمدان زن خارج و در آزمایشگاه با اسپرم بارور میشود. تخمک بارور که جنین نام دارد، برای رشد به رحم زن بازگردانده میشود. این فرایند میتواند با استفاده از تخمکهای زوج یا تخمک و اسپرم اهداکنندگان پیش برود. مراحل آی وی اف متنوع و پیچیده است و بیماران باید برای آگاهی از آنها تحت نظر متخصص نازایی قرار بگیرند. از آیویاف برای کمک به باردارشدن زنان با مشکلات تخمکگذاری و طیف وسیعی از مشکلات دیگر نازایی استفاده میشود. در مواردی هم این روش به باردارشدن زنان با لولههای فالوپ کمک میکند و شانس فرزندآوری را بالا میبرد.
در این مقاله از درمان ناباروری با لقاح در آزمایشگاه، افزایش شانس بارداری در زنان با مشکلات ناباروری و استفاده از این روش در کنار موضوعاتی مانند هزینه آی وی اف، مراحل انجام آی وی اف و موضوعات مرتبط دیگر میخوانید. مطالعه این مقاله به ۶ دقیقه زمان نیاز دارد.
اگر سوال و ابهامی درخصوص این روش بارداری دارید، میتوانید در قسمت نظرات مطرح کنید تا پزشک متخصص زنان پاسخ دهد.
آی وی اف IVF چیست؟
لقاح آزمایشگاهی (IVF) نوعی فناوری کمک باروری (ART) است که در آن اسپرم و تخمک در خارج از بدن انسان بارور میشوند. IVF یک فرآیند پیچیده است و شامل بازیابی تخمک از تخمدانها و ترکیب دستی آن با اسپرم برای لقاح در آزمایشگاه میشود.
چند روز پس از لقاح، تخمک بارورشده (که دیگر جنین نامیده میشود) در داخل رحم قرار میگیرد. بارداری زمانی اتفاق میافتد که این جنین خود را در دیواره رحم لانهگزینی میکند.
چرا آی وی اف انجام میشود؟
افراد IVF را به دلایل زیادی، از جمله مشکلات ناباروری انتخاب میکنند یا زمانی که یکی از والدین دارای وضعیت بد سلامتی است به سراغ آن میروند. برخی از افراد پس از شکست سایر روشهای باروری یا در سنین بالا، IVF را امتحان میکنند.
در موارد زیر استفاده از این روش رایج و کاربردی است:
- لولههای فالوپ مسدود یا آسیبدیدهاند.
- تعداد کم اسپرم یا سایر اختلالات آن
- سندرم تخمدان پلی کیستیک (PCOS)
- خطر انتقال یک بیماری یا اختلال ژنتیکی
- ابتلا به مشکلات مربوط به رحم
- ابتلا به بیماریهای تخمدان
- دچاربودن به فیبروئید رحم
- ابتلای زن به اندومتریوز
- ناباروری بدون دلیل
برای استفاده از تخمک اهدایی هم میتوان از روش آیویاف کمک گرفت.
IVF چقدر در باردار شدن موثر است؟
یکی از قویترین عوامل موفقیت بارداری به روش آی وی اف سن مادر است. افراد با سن کمتر از ۳۵ سال، شانس باردارشدن بیشتری از طریق IVF دارند. در موارد آی وی اف بالای ۴۰ سال، شانس کمتری برای زایمان نوزاد زنده است.
به عبارت دقیقتر، نرخ تولد زنده زمانی که والدین زیر ۳۵سال هستند و از تخمکهای خود مادر استفاده میشود، حدود ۴۶٪ است، در حالی که نرخ تولد برای یک فرد ۳۸ساله که از تخمکهای خود استفاده میکند، حدود ۲۲٪ است.

مزایا ای وی اف
IVF یا لقاح آزمایشگاهی دارای مزایای متعددی است که میتواند به زوجها در درمان ناباروری کمک کند. یکی از مهمترین مزایای این روش، افزایش شانس بارداری است. IVF به عنوان یکی از موثرترین شیوههای درمان ناباروری شناخته میشود و میتواند برای زوجهایی که به روشهای دیگر موفق نشدهاند، امیدی تازه به ارمغان آورد. این روش همچنین به زوجها امکان انتخابهای بیشتری ارائه میدهد. آنها میتوانند از تخمکها و اسپرمهای اهداکنندگان استفاده کنند و همچنین برای انتخاب جنینهای سالمتر از لحاظ ژنتیکی اقدام کنند. این ویژگی به ویژه برای افرادی که سابقه مشکلات وراثتی دارند، حائز اهمیت است.
IVF به زوجها این امکان را میدهد که زمان بارداری را بهتر کنترل کنند. این کنترل به آنها اجازه میدهد که در زمانی مناسب برای خود و خانواده اقدام کنند و از مشغلههای زندگی روزمره فرار کنند.علاوه بر این، IVF میتواند گزینه مناسبی برای افرادی باشد که با مشکلات پزشکی خاصی مانند آندومتریوز یا ناهنجاریهای رحمی مواجه هستند. این روش به آنها کمک میکند تا در مواجهه با چالشهای پزشکی، راهی برای بارداری پیدا کنند.
سرانجام، با استفاده از IVF، زوجها امکان ذخیره جنینهای اضافی را دارند که میتواند در آینده برای درمانهای اضافی استفاده شود و به آنها این امکان را بدهد که در صورت نیاز، دوباره اقدام کنند. به طور کلی، IVF به زوجها این شانس را میدهد که به کمک تکنولوژیهای پیشرفته، به خواب بارداری خود برسند و خانوادههای خود را تشکیل دهند.

مراحل انجام درمان آی وی اف ivf
IVF را می توان به مراحل متنوعی تقسیم کرد که در ادامه درباره هریک، اطلاعاتی آورده شده است.
قرصهای ضد بارداری یا استروژن
قبل از شروع درمان IVF، ممکن است پزشک قرصهای ضدبارداری یا استروژن تجویز کند. این داروها برای جلوگیری از ایجاد کیستهای تخمدان و کنترل زمان چرخه قاعدگی استفاده میشوند.
این امر به دکتر آی وی اف (IVF) اجازه میدهد تا درمان را کنترل کند و تعداد تخمکهای بالغ را در طول فرآیند بازیابی تخمک به حداکثر برساند. به برخی از افراد قرصهای ضد بارداری ترکیبی (استروژن و پروژسترون) داده میشود، در حالی که برخی دیگر فقط استروژن مصرف میکنند.
تحریک تخمدان
در یک فرد سالم که به سن باروری رسیده، هر ماه گروهی از تخمکها شروع به بالغ شدن میکنند. به طور معمول، تنها یک تخمک به اندازه کافی بالغ میشود تا تخمکگذاری صورت بگیرد.
تخمکهای نابالغ باقیمانده در آن گروه متلاشی میشوند. در طول چرخه IVF، برای تشویق کل گروه تخمکهای آن چرخه به بلوغ همزمان و کامل، از داروهای هورمونی تزریقی استفاده میشود.
یعنی بهجای داشتن فقط یک تخمک (مانند چرخهای طبیعی)، ممکن است تعداد زیادی تخمک در دسترس باشد. مراحل دیگر در فرآیند تحریک تخمدان عبارتاند از:
- نظارت: پاسخ تخمدانها به داروها با سونوگرافی و سطح هورمونهای خونی کنترل میشود. نظارت میتواند روزانه یا هر چند روز یکبار در طول ۲هفته انجام شود.
- تزریق نقاط ماشهای: هنگامی که تخمکها برای بلوغ نهایی آماده میشوند، برای نهاییکردن بلوغ تخمکها در آمادهسازی برای بازیابی تخمک، تزریق نقاط ماشهای انجام میشود.
این مراحل تحت نظارت متخصص نازایی پیش میروند.
بازیابی تخمک
پزشک از سونوگرافی برای هدایت یک سوزن نازک به داخل هر یک از تخمدانها از راه واژن استفاده میکند. سوزن به یک دستگاه مکنده متصل است که برای بیرونکشیدن تخمک از هر فولیکول کاربرد دارد.
تخمکها در ظرف حاوی محلول مخصوص قرار میگیرند. سپس ظرف را در انکوباتور (محیط کنترلشده) قرار میدهند. برای کاهش ناراحتی در طی این روش از دارو و آرامبخش خفیف استفاده میشود.
لقاح
بعد از عمل بازیابی تخمک، جنینشناس سعی میکند تمام تخمکهای بالغ را با استفاده از تزریق داخل سیتوپلاسمی اسپرم یا ICSI بارور کند. یعنی به هر تخمک بالغ اسپرم تزریق میشود. نمیتوان ICSI را روی تخمکهای نابالغ انجام داد.
تخمکهای نابالغ در یک ظرف حاوی اسپرم و مواد مغذی قرار میگیرند. این تخمکها به ندرت فرآیند بلوغ خود را در ظرف به پایان میرسانند. اگر یک تخمک نابالغ، بالغ شود، اسپرم موجود در ظرف میتواند برای بارورکردن تخمک تلاش کند.
انتقال جنین
دو نوع انتقال جنین وجود دارد:
- انتقال جنین تازه
- انتقال جنین منجمد
هر دو روش انتقال جنین منجمد و تازه از یک فرآیند انتقال پیروی میکنند. تفاوت اصلی این دو در نام آنها نیز مشخص است. انتقال جنین تازه به این معنی است که جنین بین ۳ تا ۷ روز پس از عمل بازیابی تخمک وارد رحم میشود.
انتقال جنین منجمد به این معنی است که جنینهای منجمد (از چرخه قبلی IVF یا تخمکهای اهدایی) از حالت انجماد خارج شده و وارد رحم میشوند.
انتقال جنین یک روش ساده است که نیازی به بیهوشی ندارد و شبیه معاینه لگن یا پاپ اسمیر انجام میشود. یک اسپکولوم در داخل واژن قرار میگیرد و کاتتری نازک از طریق دهانه رحم به داخل آن وارد میشود.
بارداری
بارداری زمانی اتفاق میافتد که جنین خود را در دیواره رحم لانهگزینی میکند. تقریباً ۹ تا ۱۴ روز پس از انتقال جنین، پزشک از آزمایش خون برای تعیین بارداری استفاده میکند.
اگر از تخمکهای اهدا کننده استفاده شود، همان مراحل انجام خواهد شد. اهداکننده تخمک تحریک تخمدان و بازیابی تخمک را کامل میکند. پس از انجام لقاح، جنین به فردی که قصد حمل حاملگی را دارد (چه با داروهای مختلف باروری یا بدون آن) منتقل میشود.
داروهایی که برای انجام آی وی اف استفاده میشوند
در طول چرخه IVF میتوان از چندین دارو استفاده کرد. برخی از آنها بهصورت خوراکی مصرف میشوند، در حالی که برخی دیگر تزریق یا از طریق پوست جذب میشوند یا در واژن قرار میگیرند.
در مرحله تحریک تخمدان، از این هورمونها استفاده میشود:
- هورمون محرک فولیکول تخمدان (FSH): این هورمونها با هدف تحریک تخمدانها برای تولید تخمک عمل میکنند. ممکن است در طول درمان یک یا ترکیبی از هر دو هورمون به فرد داده شود. این عمل تقریباً تا ۱۴ روز انجام میشود.
- گنادوتروپین جفتی انسان (hCG): معمولاً به عنوان یک واکسن نهایی برای تحریک تخمکها به بلوغ و شروع تخمکگذاری استفاده میشود.
- لوپرولاید استات: نوعی آگونیست گیرنده هورمون آزاد کننده گنادوتروپین (GnRH) است که بهصورت تزریقی تجویز میشود و میتواند به کنترل فرآیند تحریک کمک کند یا به عنوان تزریق نقاط ماشهای استفاده شود.
ممکن است قبل از شروع IVF، قرصهای ضدبارداری یا تزریقی تجویز شود. این امر سطحی از کنترل چرخه را فراهم میکند و به تمام تخمکها اجازه میدهد که به طور همزمان شروع به فعالیت کنند. به بیشتر افراد مکملهای استروژن هم داده می شود تا قبل و بعد از انتقال جنین مصرف کنند.
این هورمون به ضخیمشدن پوشش داخلی رحم آنها کمک میکند. پروژسترون هم در جهت بهبود شانس کاشت جنین و رشد آن به بارداری موفق، برای افراد تجویز میشود. این اقدام در طول سه ماهه اول بارداری ادامه دارد.
در ای وی اف چگونه از مرد اسپرم میگیرند؟ (نحوه گرفتن اسپرم برای ای وی اف)
خودارضایی رایجترین روشی است که برای تولید نمونه اسپرم در روز برداشت تخمک استفاده میشود. گاهی برای جمعآوری موفقیتآمیز به رابطه جنسی با استفاده از کاندوم مخصوص یا انزال الکتریکی نیاز است. برخی از مردان قادر به انزال نیستند یا در منی خود اسپرم ندارند.
عمل ای وی اف چند ساعت طول میکشد؟
IVF یک فرآیند پیچیده با مراحل متعدد است. به طور متوسط، میتوانید انتظار داشته باشید که این روند چهار تا شش هفته طول بکشد. عمل شامل زمان قبل از بازیابی تخمک میشود، ضمن اینکه زمانی را هم در برمیگیرد که فرد داروی باروری مصرف میکند تا مورد آزمایش بارداری قرار بگیرد.
بعد از IVF ای وی اف چقدر طول میکشد تا متوجه شوید باردار هستید؟
آزمایش بارداری پس از انتقال جنین حدود ۹ تا ۱۴ روز طول میکشد. زمان دقیق ممکن است بسته به مطب یا کلینیک باروری متفاوت باشد. پزشک به احتمال زیاد از آزمایش خون برای بررسی بارداری استفاده میکند. آزمایش خون hCG (گنادوتروپین جفتی انسان) را اندازهگیری میکند که هورمون تولیدشده توسط جفت در دوران بارداری است.
آیا در طول درمان IVF باید جنین را فریز کرد؟
انجماد جنین به عنوان بخشی از بیشتر برنامههای IVF انجام میشود. برخی از افراد انجماد جنین و ذخیره آن را انتخاب میکنند تا بتوانند شانس دیگری برای باردارشدن بعدی داشته باشند. جنین های اضافی را میتوان برای چند سال منجمد و نگهداری کرد، اگرچه همه آنها پس از فرآیند انجماد و ذوب زنده نمیمانند.
در مراحل آی وی اف چند جنین منتقل میشود؟
برای بیشتر افراد، انتقال تکجنین در طول IVF صورت میگیرد. تحقیقات نشان میدهند که انتقال یک جنین در هر چرخه امنترین گزینه است.
انجمن پزشکی باروری آمریکا و سازمان پیشگیری و کنترل بیماریها (CDC)، انتقال یک جنین را برای بیشتر بیماران IVF توصیه میکنند.
انتقال دو جنین، خطر بارداری چندقلویی و عوارض مرتبط را افزایش میدهد. بهترین تعداد همان یک جنین است.
با جنینهای اضافی حاصل از آی وی اف IVF چه میکنند؟
زوجها باید درباره این موضوع تصمیم بگیرند؛ دو راه وجود دارد:
- جنین به زوجهای دیگر اهدا شود.
- اجازه دفع جنینها به مرکز درمانی داده شود.
تصمیم با زوج است و باید درباره این موضوع به تفاهم برسند.
شانس تولد نوزاد با تکنیک IVF چقدر است؟
انجمن فناوری تولید مثل آمریکا (SART) اعلام کرده است که برای زنان زیر ۳۵ سال، درصد تولد زنده از طریق IVF در حدود ۵۶ درصد است. بهطور کلی و میانگین هم تولد زنده در هر اولین انتقال جنین ۴۱ درصد است. با انتقال جنین بعدی، درصد تولد زنده حدود ۴۷درصد خواهد بود.

آیا کاری وجود دارد که بتوانم شانس بارداری خود را با IVF افزایش دهم؟
عوامل متعددی میتوانند موفقیت IVF را تعیین کنند. برخی در کنترل هستند و برخی دیگر نه. این عوامل عبارتاند از:
- سن
- قد
- وزن
- تعداد تولدهای قبلی
- تعداد چرخههای IVF
- تعداد کل حاملگیها از تخمکهای خود یا تخمکهای اهداکننده
علت ناباروری به تعیین مسیر استفاده از روش درمان کمک میکند.
آیا میتوانید جنسیت را در طول IVF انتخاب کنید؟
بله، این امکان وجود دارد که جنسیت کودک در طول IVF انتخاب شود. قبل از اینکه جنین در رحم کاشته شود، میتوان سلولهای جنین را برای کروموزومهای نر یا ماده بررسی کرد (تست جنینی انجام داد).
زوجها میتوانند انتخاب کنند که فقط جنس دلخواه را کاشته و سایر جنینها را دور بریزند. این سرویس در بسیاری از کشورها غیرقانونی است. آی وی اف پسر یا دختردارشدن را تاحدی تضمین میکند. آی وی اف برای تعیین جنسیت دست والدین را باز میگذارد.
آی وی اف برای چه افرادی انجام میشود؟
IVF درمانی انتخابی برای طیف گستردهای از موارد ناباروری است.
این روش برای زنانی استفاده میشود که:
- لولههای فالوپ مسدود، آسیبدیده یا از دسترفته دارند.
این روش برای مردانی انجام میشود که:
- ناهنجاریهای شدید اسپرم دارند.
درصد پاسخگویی این روش در زوجهای نابارور متنوع و متعدد بالا است.
آی وی اف برای چه افرادی نمیتواند انجام شود؟
ممکن است که لقاح آزمایشگاهی برای همه کارساز نباشد. برای مثال، افراد مبتلا به مشکلات زیر نمیتوانند وارد این فرایند شوند:
- تومورهای فیبروئید
- اختلال عملکرد تخمدان
- سطح غیرطبیعی هورمونها
- ناهنجاریهای رحمی
زنانی که این مشکلات را دارند، شانس کمتری برای موفقیت در بارداری با ای وی اف دارند.
آمادگیهای قبل از انجام آی وی اف چیست؟
قبل از شروع درمان IVF، به معاینه پزشکی کامل و آزمایشهای باروری نیاز است. زوج باید معاینه شوند و آزمایشهای لازم را انجام بدهند:
- غربالگری عفونتهای مقاربتی (STIs) و سایر بیماریهای عفونی
- مشاوره IVF و صحبت با پزشک
- معاینه رحم، تست پاپ و ماموگرافی
- آزمایش ذخیره تخمدانی و آزمایش خون و ادرار
- دستورالعمل نحوه تجویز داروهای باروری
- تجزیه و تحلیل مایع منی
- غربالگری ناقل ژنتیکی
- امضای فرمهای رضایتنامه
- ارزیابی حفره رحم
پزشک از فرد میخواهد که دستکم، ۳ماه قبل از انتقال جنین، مصرف مکمل اسید فولیک را شروع کند.
مراقبتهای بعد از انجام آی وی اف IVF
علائم خفیفی وجود دارد که ممکن است پس از انتقال جنین تجربه شوند:
- حساسشدن سینهها به دلیل سطوح بالای استروژن
- نفخ و گرفتگی خفیف
- لکه بینی
- یبوست
بسیاری از افراد بلافاصله پس از عمل بازیابی تخمک به فعالیتهای عادی باز میگردند. بااینحال، فرد نباید تا ۲۴ ساعت پس از بیهوشی رانندگی کند. حدود ۹ تا ۱۴ روز پس از انتقال جنین، باید برای آزمایش بارداری با استفاده از نمونه خون به کلینیک مراجعه داشته باشد.
خطرات و عوارض آی وی اف چیست؟
از خطرات این درمان باید به موارد زیر اشاره کنیم:
| زایمان چند قلو | بارداری با چند نوزاد، خطر زایمان زودرس بیشتری را به همراه دارد. |
| زایمان زودرس | ممکن است خطر تولد زودهنگام نوزاد یا با وزن کمتر در هنگام تولد کمی بیشتر باشد. |
| سقط جنین | میزان سقط جنین تقریباً مشابه حاملگیهای حاصل از بارداری طبیعی است. |
| حاملگی خارج از رحم | این وضعیتی است که در آن تخمک بارورشده در خارج از رحم کاشته میشود. |
| عوارض حین بازیابی تخمک | خونریزی، عفونت و آسیب به مثانه، روده یا اندامهای تناسلی در طول فرآیند بازیابی تخمک. |
| سندرم تحریک بیش از حد تخمدان (OHSS) | یک بیماری نادر است که باعث درد شکم، حالت تهوع و استفراغ، اسهال، افزایش سریع وزن، نفخ، تنگی نفس و ناتوانی در دفع ادرار میشود. |
عملیات درمان ناباروری به صبر نیاز دارد و امکان بروز خطرات و عوارضی پس از آن هم هست.
هزینه آی وی اف چقدر است؟
هزینه عملیات درمان باروری با روش آیویاف به عوامل متنوعی وابسته است:
- تعداد دفعات انجام عملیات
- مجموعهای که عملیات در آن انجام میشود.
- سابقه و تجربه پزشک معالجی که روند را مدیریت میکند.
بنا به عوامل مختلف، هزینهها هم متفاوت خواهد بود. زوجها باید پیش از اقدام، درباره تمام هزینههای احتمالی تحقیق کنند تا نگرانی بابت این موضوع در میانه فرایند به عاملی منفی تبدیل نشود.

میزان موفقیت آی وی اف IVF چقدر است؟
میزان موفقیت عملیات آیویاف در حدود ۶۰ تا ۶۵درصد است. به طور متوسط، در سطح جهانی، اولین چرخه IVF با ۴۰درصد موفقیت همراه میشود. بهعبارت دقیقتر، با شناسایی و رسیدگی به مسائل مختلف در طول این فرایند، پتانسیل موفقیت در چرخههای بعدی، مانند چرخه آی وی اف برای بار دوم، افزایش مییابد و اغلب به ۶۰ تا ۶۵درصد میرسد.
دلایل ای وی اف ناموفق چیست؟
پای دلایل متنوعی در شکست آیویاف بهمیان است:
- وجود مشکلات کروموزومی در جنین
- سبک زندگی ناسالم زوج مانند سیگارکشیدن
- مشکلات لانهگزینی رویان در رحم بهخاطر مشکلاتی مانند پولیپ
- عدم پذیرش داروهای هورمونی تزریقی از سوی رحم زن
- وجود نقصهای نامشخص در رویان و کیفیت پایین آن
بالارفتن سن زن هم در شمار انواع علت تشکیلنشدن جنین در ای وی اف جای میگیرد و در کاهش احتمال موفقیت عملیات آی وی اف نقش مهمی دارد.
چه مدت پس از یک روش ناموفق IVF میتوانید دوباره امتحان کنید؟
بیشتر مراکز درمانی توصیه میکنند که زنان بین دورههای IVF یک سیکل قاعدگی کامل داشته باشند. طول چرخه قاعدگی متفاوت است، اما ۴ تا ۶ هفته صبرکردن پس از آزمایش منفی برای شروع یک سیکل دیگر مناسب است. معمولاً استراحتی کوتاه میان چرخهها توصیه میشود.
بهترین سن برای انجام IVF چه سنی است؟
تحقیقات نشان میدهند که شانس باردارشدن یا زایمان موفق پس از درمان IVF از سن ۳۵سالگی کاهش مییابد. میزان موفقیت این روش پس از ۴۰سالگی نیز به طور قابلتوجهی پایین میآید.
میزان موفقیت IVF براساس سن چقدر است؟
آمار و ارقام نشان میدهند که میزان موفقیت آی وی اف براساس سن تقریبا بهشکل زیر است:
- کمتر از ۳۵ سال: ۴۶.۷درصد
- سنین ۳۵ تا ۳۷: ۳۴.۲درصد
- سنین ۳۸ تا ۴۰: ۲۱.۶درصد
- سنین ۴۱ تا ۴۲ : ۱۰.۶درصد
- سن ۴۳سال به بالا: ۳.۲درصد
درصد موفقیت این درمان نسبتاً بالا است و زوجهای بسیاری از آن بهره میبرند.
هر فرد چند مرتبه میتواند آی وی اف انجام دهد؟
هیچ محدودیتی برای انجام چرخههای آیویاف وجود ندارد. این چرخهها میتوانند به دفعات پرشمار تکرار شوند. تصمیمگیری در این زمینه بهعهده زوجی است که میخواهند فرزند بیاورند.
این تصمیم تاحد زیادی به خواستهها و البته مدیریت هزینههای زوج بستگی دارد. برخی ترجیح میدهند که چند بار محدود چنین روندی را تجربه کنند و برخی هم دفعات پرشماری را امتحان میکنند.
تفاوت بین ivf و iui چیست؟
لقاح داخل رحمی (IUI) با لقاح آزمایشگاهی (IVF) متفاوت است زیرا در روش IUI، لقاح در بدن فرد اتفاق میافتد. یک نمونه اسپرم جمعآوری و تصفیه میشود تا فقط اسپرم با کیفیت بالا باقی بماند.
این نمونه در زمان تخمکگذاری با یک کاتتر (لوله نازک) وارد رحم فرد میشود. چنین روشی به اسپرم کمک میکند تا راحتتر به تخمک برسد؛ به این امید که لقاح اتفاق بیافتد.
با IVF، اسپرم و تخمک در خارج از رحم (در آزمایشگاه) بارور میشوند و سپس به عنوان جنین در رحم قرار میگیرند. IUI نسبت به IVF ارزانتر و کمتر تهاجمی است. IUI درصد موفقیت کمتری در هر سیکل دارد.

آیا بارداری IVF پرخطر است؟
بارداری آی وی اف به طور خودکار پرخطر در نظر گرفته نمیشود. اما وجود شرایطی مانند موارد زیر میتواند این فرایند را به مخاطره بیاندازد:
- سن بالای مادر
- انتظار چند قلو
- فشار خون بالای مادر
بهطور کلی، این درمان خطرناک نیست، اما مانند هر روش دیگری از بارداری با مخاطراتی همراه است که قابل مدیریت هستند.
بعد از انجام آی وی اف، در چه صورت باید با پزشک متخصص تماس بگیریم؟
اگر در حال انجام درمان IVF هستید، در صورت بروز هر یک از موارد زیر باید با پزشک خود تماس بگیرید:
- تب بالاتر از ۳۸ سانتیگراد
- خونریزی شدید واژن
- وجود خون در ادرار
- درد لگنی شدید
بررسی و کنترل علائم اهمیت زیادی دارد و نباید آن را دستکم بگیرید.
چرا درمانای IVF با شکست مواجه می شوند؟
درمانهای آی وی اف بهدلایل زیادی و در هر مرحله از فرآیند، ممکن است با شکست مواجه شوند. برخی از دلایل شکست چرخه IVF عبارتاند از:
- کیفیت اسپرم
- تخمکگذاری زودرس.
- هیچ تخمکی در حال رشد نیست.
- تخمک توسط اسپرم بارور نمیشود.
- تعداد زیادی تخمک در حال رشد هستند.
- رشد جنین متوقف میشود یا کاشت صورت نمیگیرد.
- مشکلات مربوط به بازیابی تخمک یا انتقال جنین وجود دارد.
متخصص زنان و زایمان میتواند هر مرحله از فرآیند درباره درمانهای آینده و روندهای پیش رو، مراجعان خود را مطلع کند تا چشمانداز دقیقتری داشته باشند.
آیا IVF می تواند باعث نقص مادرزادی شود؟
کاملاً مشخص نیست که آیا آی وی اف بهتنهایی باعث نقص مادرزادی است یا خیر. درحاملگیهای بدون IVF، حدود ۲درصد از تمام کودکان با نقص مادرزادی متولد میشوند.
برخی از مطالعات نشان میدهند که خطر نقص مادرزادی برای نوزادانی که از طریق IVF متولد میشوند، کمی بالاتر است. این امر میتواند بهدلیل تأخیر در لقاح یا مرتبط با علت اصلی ناباروری باشد. به مطالعات بیشتری درباره مشکلات کودکان ای وی اف نیاز است.
ای وی اف در تخمدان پلیکیستیک و ذخیره تخمدان کم جواب میدهد؟
زنانی که دچار کاهش ذخایر تخمدانی هستند، موفقیت کمتری در باردارشدن با لقاح آزمایشگاهی (IVF) دارند. علاوهبراین، زنان مبتلا به مشکل کمبود ذخایر تخمدان، اغلب به دلیل کیفیت پایین تخمک، در هنگام بارداری از طریق IVF در معرض خطر بیشتری برای سقط جنین هستند.
هنگامی که سایر درمانها ناموفق باشد، زنان مبتلا به تخمدان پلیکیستیک میتوانند با IVF باردار شوند. میزان موفقیت IVF در این بیماران در حدود ۷۰درصد است.
علت بارداری خارج از رحم در ای وی اف چیست؟
احتمال حاملگی خارج رحمی ناشی از انتقال جنین در طول درمان IVF وجود دارد زیرا جنینها میتوانند در مراحلی مانند لانهگزینی به لوله فالوپ بروند.
هرچه جنینهای بیشتری منتقل شوند، خطر بیشتری هم در این زمینه وجود خواهد داشت. بهعبارت دیگر، ممکن است در روند انتقال جنینها در روش آی وی اف، آنها از حفره رحم بهسوی لوله فالوپ حرکت کنند. این روند باعث میشود که لانهگزینی خارج از رحم صورت بگیرد.

فرق بچههای آی وی اف با طبیعی
در بارداریهایی که با IVF به نتیجه میرسند، خطر زایمان زودرس کمی بالاتر است. منظور از زایمان زودرس تولد قبل از ۳۷هفتگی است. علاوه بر این، وزن کمتر هنگام تولد نیز با بارداری IVF ارتباطاتی دارد.
اما بهطور کلی، تحقیقات نشان میدهند که نوزادان IVF به اندازه نوزادان دیگر سالماند و تفاوتی با آنها ندارند. هیچ تفاوت قابلتوجهی درمیان کودکان با روشهای مختلف تولد نیست.
آیا ای وی اف بار اول جواب میدهد؟
شانس موفقیت IVF (لقاح آزمایشگاهی) در بار اول به عوامل مختلفی بستگی دارد، از جمله سن زن، علت ناباروری، کیفیت تخمکها و اسپرمها، و تجربه مرکز درمانی. به طور کلی، تخمین زده میشود که شانس موفقیت برای بسیاری از زوجها در بار اول بین ۳۰ تا ۵۰ درصد است. با این حال، در برخی موارد ممکن است نیاز به چندین دوره درمان IVF باشد تا بارداری اتفاق بیفتد.
اگرچه IVF بار اول برای برخی از بیماران موفقیتآمیز است، اما برای دیگران ممکن است موفقیت در دورهای بعدی به دست آید. مشاوره با پزشک متخصص میتواند به شما کمک کند تا ارزیابی دقیقی از شانس موفقیت خود داشته باشید. برای اطلاعات بیشتر و برای یافتن پزشکان متخصص در این زمینه، میتوانید به سایت دکتردکتر مراجعه کنید.
منابع:
fertility-academy.co.uk
my.clevelandclinic.org
webmd.com
nhs.uk
my.clevelandclinic