زخم دیابت یکی از شایعترین و در عین حال جدیترین عوارض دیابت است که اغلب در ناحیه پا بروز میکند و در صورت بیتوجهی میتواند به عفونتهای عمیق، تخریب بافت و حتی قطع عضو منجر شود. کنترل نامناسب قند خون، مراقبت ناکافی از پا، کفش نامناسب و وجود بیماریهای زمینهای عروقی از مهمترین عوامل خطر در ایجاد زخم دیابتی هستند. با توجه به اینکه بسیاری از بیماران در مراحل اولیه درد یا علائم واضحی احساس نمیکنند، آگاهی از نشانههای هشداردهنده و اقدامات پیشگیرانه نقش تعیینکنندهای در کاهش عوارض دارد. در این مقاله به این پرسش پاسخ میدهیم که زخم دیابت چیست، چه علائمی دارد و جدیدترین روشهای درمان آن کداماند.
زخم دیابت چیست و چرا ایجاد میشود؟
در گام اول بهتر است بدانید دیابت و مقاومت به انسولین چیست. افراد مبتلا به دیابت در صورت داشتن نوروپاتی دیابتی و/یا گردش خون ضعیف در معرض خطر بیشتری برای ابتلا به مشکلات و عوارض پا قرار دارند. نوروپاتی مرتبط با دیابت زمانی رخ میدهد که بهدلیل بالا بودن مداوم قند خون (هایپرگلیسمی)، اعصاب دچار آسیب شوند. این عارضه بیشتر از همه پاها را درگیر میکند.
هرگونه مشکل پوستی، عصبی یا اختلال گردش خون در پا در افراد دیابتی میتواند خطر عفونت یا عوارض دیگر را افزایش دهد. نمونههایی از مشکلات پا و انگشتان که ممکن است به عوارض منجر شوند عبارتاند از:
- بریدگیها، زخمها، سوختگیها و تاولهایی که بهبود نمییابند؛
- خشکی و ترکخوردگی پوست که میتواند دلیل خارش بدن در افراد دیابتی باشد؛
- میخچه و پینه؛
- عفونتهای قارچی مانند پای ورزشکاران یا قارچ ناخن؛
- ناخن فرورفته در گوشت؛
- انگشت چکشی (Hammertoe) و بونیون (انحراف شست پا).
زخم دیابت از کجا شروع میشود؟
مشکلات پای دیابتی معمولاً بر اثر یک روند تدریجی و زنجیرهای ایجاد میشوند:
- زخم یا تاول بدون توجه باقی میماند: نوروپاتی باعث بیحسی، گزگز یا درد در پا میشود و ممکن است متوجه وجود زخم نشوید.
- زخم عفونی میشود: افراد دیابتی بهدلیل ضعف سیستم ایمنی و التهاب مزمن، بیشتر در معرض عفونتهای پوستی هستند.
- عفونت بهخوبی ترمیم نمیشود: دیابت میتواند به عروق خونی آسیب بزند و جریان خون در پاها را کاهش دهد، که این امر روند بهبود را کند میکند.
- کندی ترمیم منجر به عوارض شدید میشود: در صورت عدم درمان، عفونت میتواند به سایر بخشهای بدن گسترش یابد و/یا منجر به گانگرن (مرگ بافت) شود.
به همین دلایل، مراقبت از پا و کنترل مناسب دیابت اهمیت بسیار زیادی دارد. چند اقدام ساده میتواند به پیشگیری از مشکلات پا کمک کند. در ادامه، این اقدامات را هم توضیح خواهیم داد.

انواع و علائم پای دیابتی
هر فردی ممکن است به این مشکلات پا دچار شود اما در افراد مبتلا به دیابت، این مشکلات شایع میتوانند به عفونت و عوارض جدی مانند قطع عضو منجر شوند. مراقب زخم دیابتی کف پا و انگشتان باشید و حواستان باشد که زخم دیابت از کجا شروع میشود.
پای ورزشکاران (عفونت قارچی پا)
پای ورزشکاران نوعی عفونت قارچی است که باعث خارش، قرمزی و ترکخوردگی پوست میشود. میکروبها میتوانند از طریق ترکهای پوست وارد شوند و عفونت ایجاد کنند. داروهای ضدقارچ بهصورت قرص یا کرم برای درمان آن استفاده میشوند.

عفونت قارچی ناخن
ناخن آلوده به قارچ ممکن است زرد یا قهوهای، ضخیم و شکننده شود و حتی از بستر ناخن جدا گردد. محیط گرم و مرطوب داخل کفش رشد قارچ را تسهیل میکند. آسیب به ناخن نیز میتواند زمینهساز عفونت شود.
درمان این عفونت دشوار است. داروهای موضعی تأثیر محدودی دارند و گاهی نیاز به داروی خوراکی تجویزی یا حتی برداشتن ناخن آسیبدیده است.
پینه
پینه تجمع پوست سخت، معمولاً در کف پا است و بر اثر توزیع نامتعادل وزن یا کفش نامناسب ایجاد میشود. مقدار کمی پینه طبیعی است، اما اگر مشکلساز شود باید رسیدگی شود.
پس از مطوب شدن پا در حمام میتوان با سنگ پا بهآرامی آن را سابید. از بریدن پینه با ابزار تیز جداً خودداری کنید.

میخچه
میخچه ضخیمشدن پوست در نواحی استخوانی انگشتان است که به دلیل فشار یا اصطکاک کفش ایجاد میشود. پس از حمام میتوان با سنگ پا آن را کم کرد. از محلولهای حلکننده بدون نسخه یا بریدن با ابزار تیز استفاده نکنید.
تاول
تاول زمانی ایجاد میشود که کفش در یک نقطه پا ساییده شود. کفش نامناسب یا پوشیدن کفش بدون جوراب میتواند باعث آن شود. تاول را نترکانید؛ پوست روی آن از عفونت جلوگیری میکند. از کرم آنتیباکتریال و پانسمان تمیز استفاده کنید.
نوع خاصی از تاول در دیابت به نام بولوز دیابتیکوروم ممکن است بدون درد و تغییر رنگ ظاهر شود و معمولاً طی چند هفته خودبهخود بهبود مییابد. کنترل قند خون و آگاهی از راه های درمان دیابت از تزریق انسولین تا آمپول اوزمپیک بهترین اقدام است.
بونیون (انحراف شست پا)
در این حالت شست پا بهسمت انگشت دوم منحرف میشود و مفصل آن برجسته و دردناک میگردد. کفشهای پاشنهبلند و نوکباریک عامل شایع هستند. در این زمینه، پدهای محافظ یا جداکننده انگشتان کمککنندهاند. در موارد شدید، جراحی لازم است.
خشکی پوست
پوست خشک ممکن است ترک بخورد و راه ورود میکروبها را باز کند. استفاده از صابون و لوسیون مرطوبکننده مناسب توصیه میشود.
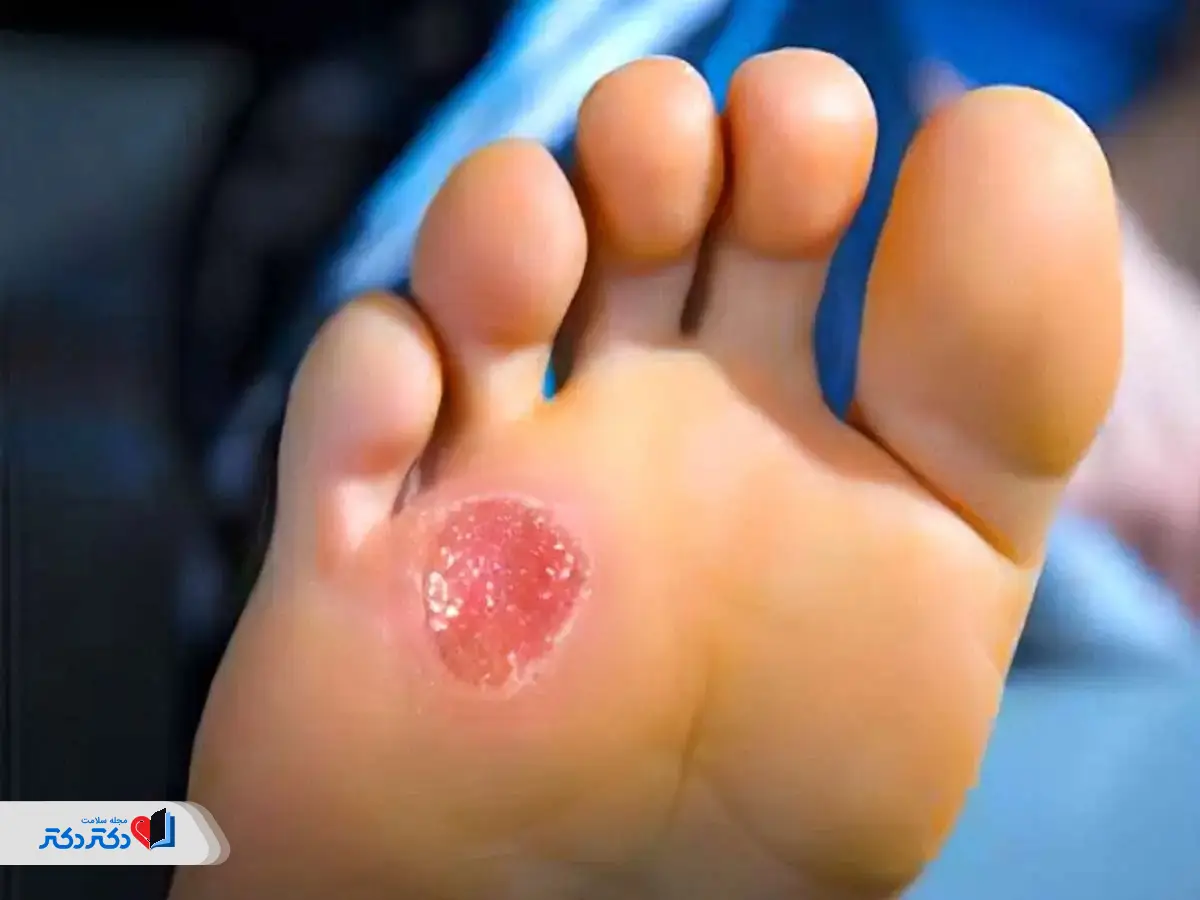
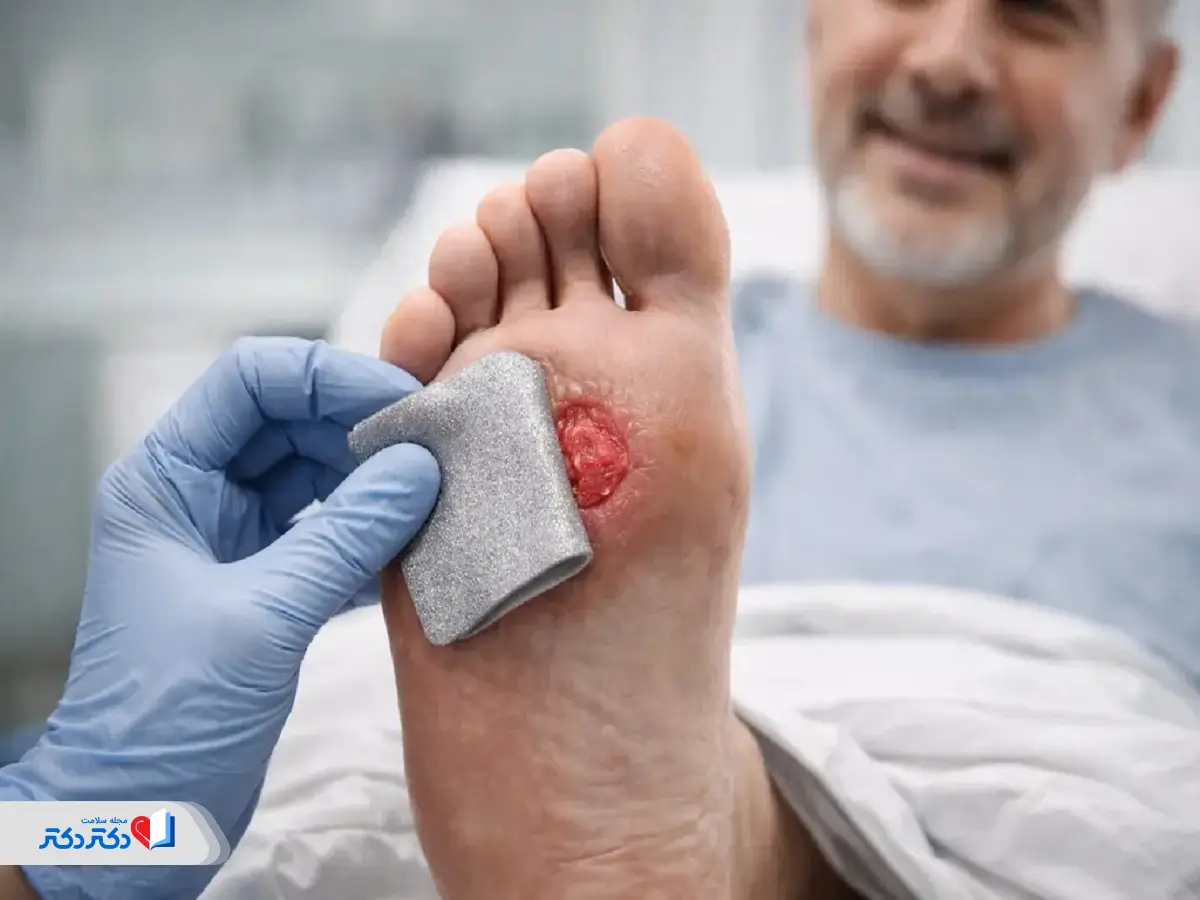
زخم پای دیابتی
زخم دیابت روی پا و انگشتان (زخمهای باز) از شایعترین مشکلات در افراد مبتلا به دیابت هستند. حدود ۱۵ درصد از افراد دیابتی در طول زندگی خود دچار زخم دیابت روی پا یا انگشت میشوند. این زخمها معمولاً در نواحیای ایجاد میشوند که پا بهطور مکرر با کفش یا سطوح دیگر ساییده یا تحت فشار قرار میگیرد.
زخمها میتوانند منجر به عفونت شوند. گاهی عفونت بهبود نمییابد و ممکن است نیاز به برداشتن جراحی بخشی از پا یا انگشت (قطع عضو) باشد. توجه داشته باشید که درمان زودهنگام بهطور چشمگیری خطر قطع عضو را کاهش میدهد.
انگشت چکشی (Hammertoe)
به دلیل ضعف عضلات انگشت ایجاد میشود و انگشت به سمت پایین خم میشود. میتواند باعث تاول، پینه و زخم شود. آتل و کفش طبی کمک میکند و در موارد شدید جراحی لازم است.
ناخن فرورفته در گوشت
لبه ناخن داخل پوست رشد میکند و باعث درد، قرمزی، تورم و عفونت میشود. کفش تنگ، کوتاهکردن نادرست ناخن و ضربه مکرر از علل شایعاند. در موارد شدید ممکن است جراحی برای برداشتن بخشی از ناخن لازم باشد.
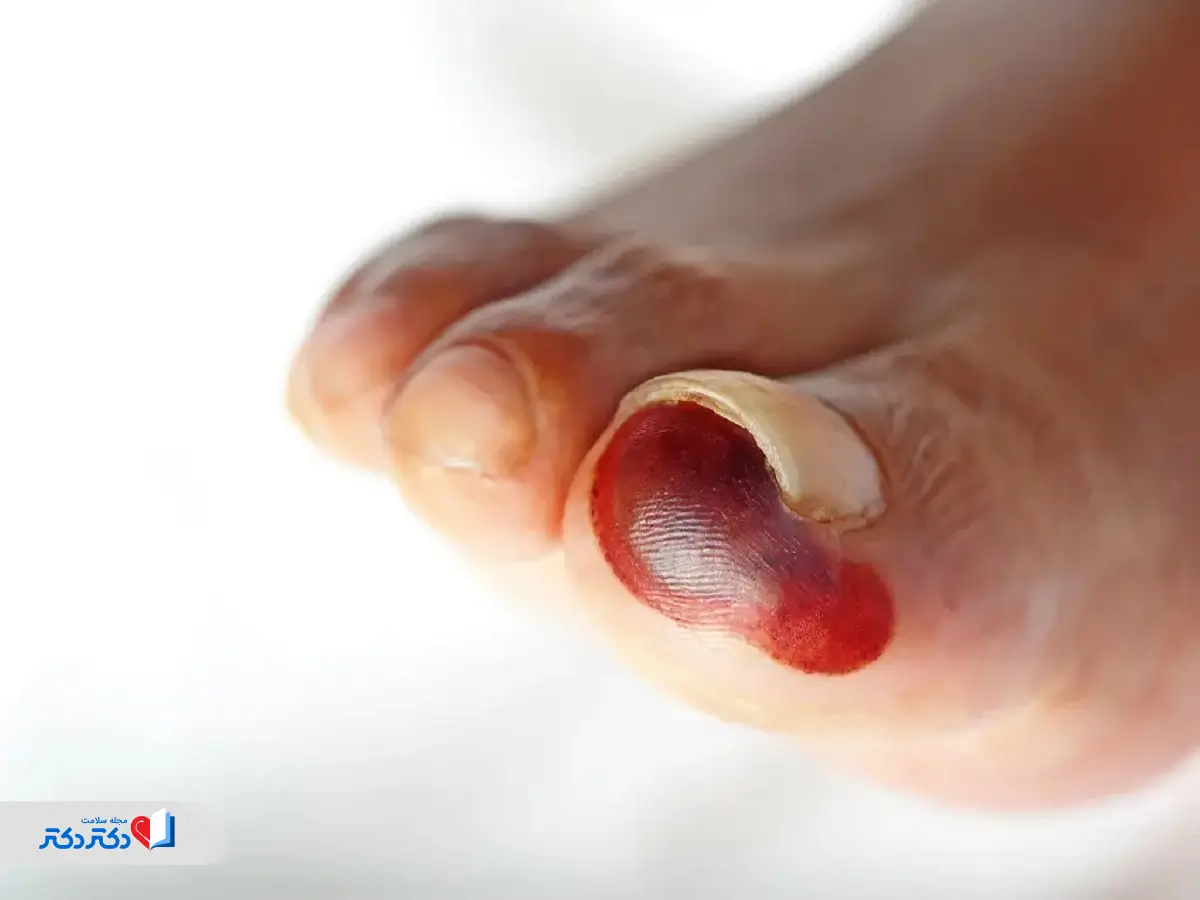
زگیل کف پا
این عارضه شبیه پینه به نظر میرسد و ممکن است نقاط سیاه کوچک در مرکز داشته باشد. معمولاً دردناک است و به دلیل عفونت ویروسی ایجاد میشود. پزشک میتواند روش مناسب درمان را تعیین کند.
دیابت و تورم پا (ادم)
تورم پا و ساق میتواند ناشی از اختلال گردش خون، مشکلات قلبی یا کلیوی مرتبط با دیابت یا برخی داروها باشد. راهکارها:
- استفاده از جوراب فشاری؛
- بالا نگه داشتن پا؛
- مصرف مایعات کافی؛
- ورزش؛
- کاهش مصرف نمک؛
- پرهیز از نشستن طولانیمدت.
درد پای دیابتی
نوروپاتی میتواند باعث درد و گزگز شود. در ابتدا میتوان از مسکنهای ساده مانند استامینوفن یا ایبوپروفن یا پچ لیدوکائین استفاده کرد. در صورت تداوم درد، پزشک ممکن است داروهای زیر را تجویز کند:
- داروهای ضدتشنج مانند پرهگابالین و گاباپنتین؛
- داروهای ضدافسردگی مانند آمیتریپتیلین، دولوکستین یا ونلافاکسین.
کپسایسین (موجود در فلفل تند) نیز ممکن است علائم نوروپاتی را کاهش دهد.
استفاده طولانیمدت از مسکنهای قوی توصیه نمیشود.
مراقبت روزانه از پا، انتخاب کفش مناسب و کنترل دقیق قند خون، کلید پیشگیری از عوارض جدی پای دیابتی است.
علائم زخم دیابت پا در کف و انگشتان پا
علائم مشکلات پای مرتبط با دیابت بسته به نوع عارضه متفاوت است اما بهطور کلی باید به نشانههای زیر توجه داشته باشید:
- هرگونه تغییر در پوست یا ناخن پا، مانند بریدگی، تاول، پینه یا زخم؛
- خونریزی مکرر؛
- ترشح مایع یا چرک؛
- بوی بد؛
- درد؛
- تغییر رنگ پوست؛
- تورم.
مراقت زخم دیابت شصت پا و دیگر انگشتان باشید و در صورت مشاهده این علائم، حتماً به پزشک مراجعه کنید.
زخم دیابت ساق پا؛ درموپاتی دیابتی
درموپاتی دیابتی (Diabetic dermopathy) یا لکههای ساق پا، بیماری پوستی شایع و بیخطری است که به صورت لکههای قهوهای، گرد یا بیضی شکل و کمی فرورفته (Atrophic) روی ساق پا ظاهر میشود. این لکهها ناشی از آسیب دیدن عروق خونی کوچک به دلیل قند خون بالا است و اغلب در افراد بالای ۵۰ سال مبتلا به دیابت نوع ۱ یا ۲ دیده میشود.
این لکهها بیضرر هستند و خارش ندارند، ترشح مایع ندارند و باعث درد هم نمیشوند. درموپاتی دیابتی اغلب در قسمت جلوی هر دو ساق پا (روی استخوان ساق) ظاهر میشود، اما ممکن است تعداد لکهها در یک پا بیشتر از پای دیگر باشد. زخم دیابت روی دست نادر است اما این لکهها ممکن است در سایر قسمتهای بدن مانند رانها و بازوها نیز دیده شود.
برای زخم دیابت چه باید کرد؟
درمان مشکلات پای مرتبط با دیابت به نوع عارضه بستگی دارد. دریافت مراقبت پزشکی تخصصی ضروری است و نباید این مشکلات را خودسرانه درمان کنید. درمان معمولاً با همکاری پزشک متخصص پا (پودیاتریست) انجام میشود.
برای مثال، اگر دچار زخم پای دیابتی باشید، پزشک ممکن است اقدامات زیر را انجام دهد:
- تمیز کردن زخم؛
- تخلیه مایع یا چرک از زخم؛
- برداشتن بافت مرده یا عفونی (دبریدمان)؛
- استفاده از پانسمانها و پمادهای ویژه برای جذب ترشحات، محافظت از زخم و تسریع ترمیم؛
- تجویز ویلچر یا عصا برای کاهش فشار روی پای درگیر؛
- تجویز آنتیبیوتیک خوراکی یا وریدی برای کنترل و درمان عفونت.
بسته به شدت عفونت، ممکن است بستری در بیمارستان توصیه شود. در موارد شدید، برای جلوگیری از گسترش عفونت به سایر بخشهای بدن، قطع عضو ضروری میشود.
نکته مهم این است که درمان زودهنگام بهطور قابل توجهی خطر قطع عضو را کاهش میدهد.
بهترین پماد برای زخم دیابت پا
در پاسخ به اینکه «برای زخم دیابت چه پمادی خوبه» نمیتوان بهطور دقیق پمادی خاص را برای درمان زخم بیماری دیابت پیشنهاد کرد. انتخاب درمان به وضعیت زخم (عفونی، خشک، ترشحدار، عمق زخم) بستگی دارد. از رایجترین پمادهایی که برای ترمیم زخمهای دیابتی تجویز میشوند میتوان به پماد شنجار، سیکادرم، و کرمهای حاوی آلانتوئین اشاره کرد. برای زخمهای عفونی، مصرف پمادهای آنتیبیوتیک مانند موپیروسین رایج است. پماد کلوتریمازول یکی از تجویزهای رایج برای پیشگیری از عفونتهای قارچی در زخم پای دیابتی است.
پانسمانهای نوین؛ چسب کامفیل برای زخم دیابت
چسب یا پانسمان کامفیل در واقع برای درمان انواع زخم استفاده میشود و یک درمان مخصوص برای زخم دیابت نیست. چسب کامفیل نوعی پانسمان هیدروکلوئیدی نوین و چسبنده است که با حفظ رطوبت بهینه در سطح زخم، محیطی مناسب برای بهبود سریعتر انواع زخمها ازجمله زخم بستر، سوختگی و زخمهای مزمن فراهم میکند.
درصورت تشخیص پزشک، چسب کامفیل برای زخمهای دیابتی سطحی، با ترشح کم تا متوسط و غیرعفونی توصیه میشود و برای زخمهای عفونی، عمیق و با ترشح زیاد مناسب نیست.
درمانهای پیشرفته
اکسیژندرمانی پرفشار (Hyperbaric Oxygen Therapy)
در این روش، فرد در یک محفظه پرفشار اکسیژن ۱۰۰٪ تنفس میکند. این کار اکسیژنرسانی به بافتها را افزایش داده و میتواند به بهبود زخم کمک کند. کارشناسان بالینی توصیه میکنند در برخی زخمها پس از دبریدمان از این روش استفاده شود، زیرا ممکن است روند ترمیم را تسریع کرده و خطر قطع عضو را کاهش دهد.
لارو درمانی (maggot debridement therapy)
روش غیرمتعارفتری برای درمان زخم، استفاده از لاروها یا کرمهای مگس برای تمیز کردن و بهبود زخمها است که نتایج موفقیتآمیزی نشان داده است. در درمان زخم دیابت با لارو یا کرم مگس، از لاروهای استریل برای پاکسازی زخم استفاده میشود، زیرا این لاروها قادر به تجزیه بافت مرده بوده و فرآیند بهبودی را تسریع میکنند. در مقایسه با جراحیهای مرسوم، لاروها کار دقیقتری انجام میدهند زیرا اصلاً به بافتهای سالم آسیب نمیرسانند.
مطالعات نشان دادهاند که درمان زخم دیابت با کرم مگس یا لارو درمانی برای پاکسازی زخم، در مقایسه با روش سنتی استفاده از چاقوی جراحی یا قیچی، میتواند زخمها را تا ۱۸ برابر سریعتر تمیز کند. مطالعههای دیگر نیز نشان دادهاند که ترشحات لاروها به کاهش التهاب مزمن و تسریع روند بهبودی کمک میکند.
طبق گفتهها، لارو درمانی بیشترین کاربرد را در زخمهای شل و نکروتیک دارد. زخمهای شل بافتهای زردرنگ دارند و زخمهای نکروتیک دارای بافتهای مرده، سخت و سیاه یا خاکستری هستند. انباشته شدن این سلولهای مرده مانع از بهبود زخم میشود. تنها زمانی که این سلولها حذف شوند، سلولهای سالم جدید میتوانند جایگزین آنها شوند.
در درمان زخم با لارو، تقریباً ۲۰۰ لارو نوزاد زنده در هر بار استفاده به کار گرفته میشوند و یک پانسمان ویژه، مگسها را در جای خود نگه داشته و رطوبت اضافی را جذب میکند. هر بار استفاده ۲ تا ۳ روز طول میکشد. اگرچه در این روش دردی وجود ندارد، بیماران ممکن است حرکت و خزیدن لاروها روی پوست را حس کنند.
خطرات و عوارض زخم دیابت در کودکان و بزرگسالان
اگر دچار مشکلات پای دیابتی باشید، بیتوجهی به زخم دیابت ممکن است به عوارض جدی تبدیل شوند. از جمله:
عفونتهای پوستی و استخوانی
یک بریدگی یا زخم کوچک میتواند منجر به عفونت شود. آسیب عصبی و عروقی همراه با ضعف سیستم ایمنی در دیابت، احتمال عفونت زخم دیابت را افزایش میدهد. این عفونتها معمولاً با آنتیبیوتیک درمان میشوند، اما در موارد شدید ممکن است نیاز به بستری در بیمارستان باشد.
آبسه
گاهی عفونت به استخوان یا بافت نفوذ کرده و یک حفره چرکی به نام آبسه ایجاد میکند. درمان رایج شامل تخلیه آبسه است و ممکن است نیاز به برداشتن بخشی از استخوان یا بافت باشد. روشهای جدیدتر مانند اکسیژندرمانی کمتر تهاجمی هستند.
گانگرن (مرگ بافت)
دیابت بر عروق خونی تغذیهکننده انگشتان دست و پا تأثیر میگذارد. اگر زخم دیابت درمان نشود، ممکن است جریان خون قطع شود و بافت بمیرد. درمان معمولاً شامل اکسیژندرمانی یا جراحی برای برداشتن ناحیه آسیبدیده است.
بدشکلیهای پا
آسیب عصبی میتواند عضلات پا را ضعیف کند و منجر به مشکلاتی مانند انگشت چکشی، پنجهچنگالی، برجسته شدن سر استخوانهای کف پا (متاتارسها) و قوس بیشازحد پا (Pes Cavus) شود.
پای شارکو (Charcot Foot)
در این عارضه، دیابت استخوانهای پا را آنقدر ضعیف میکند که دچار شکستگی میشوند. به دلیل کاهش حس ناشی از آسیب عصبی، فرد متوجه شکستگی نمیشود و به راه رفتن ادامه میدهد، که باعث تغییر شکل پا میشود. ممکن است قوس پا فرو بریزد و حالت گهوارهای پیدا کند.
قطع عضو
اختلال در جریان خون و آسیب عصبی باعث میشود افراد دیابتی دچار آسیب پا شوند و تا زمان بروز عفونت متوجه آن نشوند. اگر عفونت زخم دیابت درمانپذیر نباشد، آبسه ایجاد شود یا گانگرن به دلیل کاهش جریان خون رخ دهد، قطع عضو اغلب بهترین گزینه درمانی برای جلوگیری از گسترش عفونت است.
فراموش نکنید که پیشگیری همیشه بهتر از درمان است. پس بهدنبال روشهای پیشگیری از دیابت در کودکان و بزرگسالان باشید.
رژیم غذایی؛ برای زخم دیابت چی بخوریم؟
بهطور کلی برای ترمیم زخمها ازجمله زخم دیابت مصرف غذاهای زیر توصیه میشود:
- غذاهای پرپروتئین: پروتئین برای ترمیم بافتها و بهبود زخم ضروری است.
- غذاهای غنی از ویتامین C: ویتامین C به تشکیل کلاژن و تقویت سیستم ایمنی کمک میکند.
- غذاهای غنی از روی (زینک): روی در ترمیم زخم و دفاع ایمنی نقش دارد.
- چربیهای سالم.
- غذاهای سرشار از فیبر.
نکتهای که در این میان نباید فراموش شود، حفظ تعادل در رژیم غذایی برای مدیریت قند خون است. بنابراین اگر برای افزودن ویتامین C به رژیم غذایی به میوهها فکر میکنید، بهتر است به سراغ میوههای با قند پایین بروید. مثلاً مقدار قند موز برای دیابتی ها مناسب نیست. بهتر است بررسی کنید که دیابت نوع ۱ و دیابت نوع ۲ چیست و با غذاهای ممنوعه برای دیابتی ها آشنا شوید.
کلام آخر دکتردکتر
زخم دیابتی یکی از مهمترین عوارض دیابت است که در صورت بیتوجهی ممکن است به مشکلات جدی مانند عفونتهای شدید و حتی قطع عضو منجر شود. با این حال، این عارضه در بسیاری از موارد قابلپیشگیری است؛ به شرطی که فرد بهطور مداوم قند خون خود را مدیریت کند و مراقبت از پاها را جدی بگیرد. شناخت علائم اولیه مانند زخمهای کوچک بدون درد، تغییر رنگ پوست یا تاخیر در بهبود زخمها، نقش کلیدی در تشخیص زودهنگام دارد. از سوی دیگر، پیشرفتهای اخیر در درمان مانند پانسمانهای نوین، استفاده از مواد ضدباکتری، روشهای بهبود گردش خون و تکنیکهای تخصصی مراقبت از زخم، امید به بهبود سریعتر و کاهش عوارض را افزایش دادهاند.
موفقیت در درمان زخم دیابتی به یک رویکرد چندجانبه وابسته است: کنترل دقیق دیابت، تغذیه مناسب، مراقبت اصولی از زخم و پیگیری پزشکی منظم. برای اطمینان از سلامت خود و بررسی سطح کلی قند خونتان میتوانید همین حالا در دکتردکتر وقت ویزیت آنلاین یا حضوری بگیرید.